Waarom krijgt de één wél en de ander géén contactallergie? Je kent het misschien: jij krijgt rode, jeukende plekken van een parfum, crème, sieraden of handschoenen, terwijl iemand anders precies hetzelfde gebruikt en nergens last van heeft. Dat voelt willekeurig. Maar een contactallergie is zelden “pech”. In de dermatologie wordt het juist gezien als een optelsom van herkenbare puzzelstukjes: aanleg, de conditie van je huid en hoe (en hoe vaak) je met een stof in aanraking komt.
In deze blog leggen we uit;
- wat een contactallergie precies is (en wat het níet is)
- waarom de één sneller “gevoelig” wordt dan de ander
- welke onzichtbare risicofactoren het verschil maken
- hoe je met een patchtest (plakproef) eindelijk duidelijkheid krijgt
(En: je gaat na het lezen waarschijnlijk anders kijken naar “even snel iets op je huid smeren”.)
Eerst even helder: wat is contactallergie?
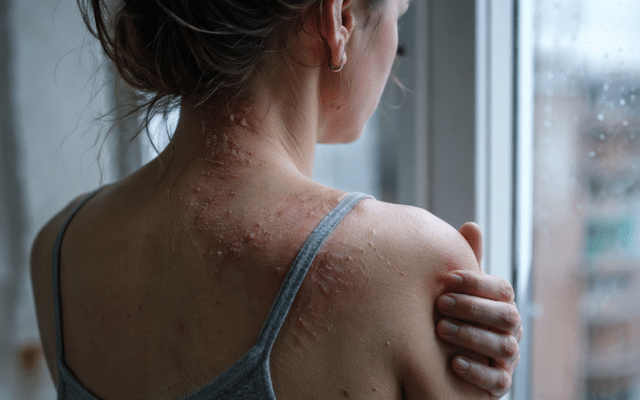
Contactallergie heet officieel allergische contactdermatitis (ACD). Het is een vertraagde allergische huidreactie: je huid reageert meestal niet meteen, maar na 48–72 uur (soms tot 96 uur).
Belangrijk verschil met “geïrriteerd”:
- Bij een contactallergie doet je afweersysteem mee (T-cellen, type IV-reactie).
- Bij irritatie is er geen allergie: de huid raakt beschadigd door bijvoorbeeld veel wassen, schoonmaakmiddelen of wrijving.
Omdat die twee er aan de buitenkant best hetzelfde uit kunnen zien (rood, schilferig, jeuk, kloofjes), lopen mensen er vaak lang mee rond zonder goed antwoord.
Een contactallergie ontstaat in 2 stappen
Een allergie ontstaat niet “uit het niets”. Er zijn meestal twee fases:
1) De sensibilisatiefase: je wordt eerst gevoelig gemaakt
Veel stoffen die een contactallergie kunnen veroorzaken zijn te klein om op zichzelf direct een allergische reactie uit te lokken. Zo’n klein molecuul heet een hapteen. Pas wanneer het zich bindt aan huideiwitten, kan het immuunsysteem het als “vreemd” herkennen. Afweercellen in de huid (zoals dendritische cellen, waaronder Langerhanscellen) nemen dit complex op en presenteren het aan het afweersysteem. In deze fase bouwt je lichaam immunologisch geheugen op: je raakt gesensibiliseerd. Meestal merk je hier nog niets van, je denkt: “Ik kan dit product prima hebben.”
2) De uitlokfase: je reageert bij opnieuw contact
Als je daarna opnieuw met die stof in aanraking komt (soms zelfs bij kleine hoeveelheden), kan je afweersysteem wél direct “aanslaan”. Dan ontstaan er klachten zoals roodheid, jeuk en eczeem(achtige) plekken.
Het lastige is dat deze reactie vaak vertraagd opkomt: meestal pas na 1 tot 3 dagen. Daardoor leg je de link vaak niet met dat ene product of die handschoenen van twee dagen geleden.
Waarom krijgt niet iedereen een contactallergie? De 3 hoofdfactoren;
In grote lijnen gaat het om deze drie:
- Aanleg
- Huidbarrière (hoe “lekdicht” je huid is)
- Blootstelling (hoeveel, hoe vaak, hoe lang en onder welke omstandigheden)
Maar in de praktijk zijn er nog een paar “versterkers” die het verschil maken. Daar gaan later zo op in.
1) Aanleg
“Het zit in de familie” wordt vaak gezegd bij allergieën. Bij een contactallergie klopt dat deels, maar genuanceerd: je erft niet één simpele “nikkelallergie-knop”. Wat je wél kunt erven, is bijvoorbeeld:
- hoe snel je afweersysteem geneigd is om te reageren
- hoe sterk je huidbarrière van nature is
- of je sneller een droge/gevoelige huid hebt
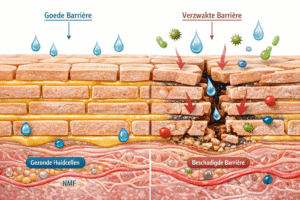
Een bekend voorbeeld is een mutatie in het eiwit fillagrine. Filaggrine (FLG) kun je zien als één van de belangrijkste “bouwstoffen” van je huidbarrière: het helpt de buitenste huidlaag stevig en goed afsluitend te maken. Een handige vergelijking is het “baksteen-cement”-model. De “bakstenen” zijn de huidcellen in de bovenste laag (de hoornlaag: de buitenste beschermlaag van de huid). Het “cement” is het vetlaagje tussen die cellen: lipiden (vetten) zoals ceramiden, cholesterol en vetzuren. Dat vetlaagje vult de ruimte tussen de cellen op, zodat je huid goed afsluit, soepel blijft en niet te veel vocht verliest. Filaggrine helpt die “bakstenen” goed te vormen en wordt daarna deels afgebroken tot NMF (Natural Moisturizing Factors). Dat zijn natuurlijke stoffen in je huid die vocht vasthouden en ook helpen om de juiste pH (zuurgraad) te behouden. Die pH is belangrijk omdat de huid dan beter kan “regelen” wat er gebeurt in de bovenlaag, zoals het netjes afschilferen en het goed blijven functioneren van de barrière. Als filaggrine minder goed werkt, kan dat komen door aanleg (genetische variatie), maar ook door ontsteking zoals bij eczeem: dan kan de huid tijdelijk minder filaggrine aanmaken. Het gevolg is vaak een drogere, kwetsbaardere huid die sneller vocht verliest. Ook het “cement” tussen de huidcellen wordt dan minder sterk, waardoor er als het ware kleine kiertjes in de barrière ontstaan. Stoffen van buitenaf, bijvoorbeeld uit shampoo, zeep, cosmetica of handschoenen, kunnen dan makkelijker binnendringen. Sommige stoffen irriteren de huid direct, en sommige kunnen bij herhaald contact een contactallergie helpen “aanzetten” (sensibilisatie: het moment waarop je lichaam leert om op een stof te reageren). Kort gezegd: sommige mensen starten met een huidbarrière die net wat minder dicht is, alsof de deur op een kier staat, waardoor stoffen sneller naar binnen kunnen en de huid eerder kan gaan reageren.
2) De huidbarrière: jouw onzichtbare muur (en waarom die soms ‘lekt’)
De huidbarrière is eigenlijk je onzichtbare beschermmuur. In de tekst hierboven legde ik al het “baksteen-cement”-model uit: je huidcellen vormen de “bakstenen” en de huidvetten (lipiden) werken als het “cement” dat alles netjes dichtkit. Als dat cement uitdroogt of beschadigt, bijvoorbeeld door veel water en zeep, schuren, schoonmaakmiddelen, winterkou of bepaalde huidaandoeningen, ontstaan er piepkleine “lekjes” (micro-scheurtjes) in die muur. Dan krijgen irriterende stoffen én allergenen letterlijk meer kans om die buitenste laag voorbij te komen. Vooral de hoornlaag (stratum corneum: de buitenste beschermlaag) en de manier waarop die lipiden daar tussen liggen, zijn hierbij bepalend: als die structuur niet goed op orde is, sluit de huid minder goed af.
Bij eczeem/atopie is er vaak een extra kwetsbare startpositie. Mensen met (atopisch) eczeem hebben vaker een drogere huid, verliezen sneller hun beschermlaag en hebben meer ontstekingsactiviteit in de huid. Dat maakt de huid gevoeliger voor irritatie en zorgt er sneller voor dat die barrière “op een kier” blijft staan. Belangrijk: dit betekent niet dat iedereen met eczeem automatisch een contactallergie krijgt. Het betekent wél dat de drempel lager kan liggen, zeker als de huid vaak geprikkeld wordt of als er veel blootstelling is aan producten of stoffen die de huid uitdrogen of irriteren.
3) Blootstelling: niet alleen wát, maar vooral hóé je iets gebruikt
Blootstelling gaat bij een contactallergie niet alleen over wát je gebruikt, maar vooral over hóé je iets gebruikt. Veel mensen denken: “Als de concentratie laag is, zal het wel meevallen.” Alleen: bij een contactallergie is herhaling vaak belangrijker dan de “sterkte” op één moment. Elke dag dezelfde crème met parfum smeren, jarenlang sieraden dragen (met warmte, zweet en wrijving), wekelijks haar verven (bijvoorbeeld met PPD), of in de zorg/schoonmaak veel handen wassen: het zijn precies dit soort patronen waarbij je huid telkens opnieuw iets te verduren krijgt. En dan zijn er een paar onzichtbare “versterkers” die het risico op problemen flink kunnen vergroten.
- De eerste versterker is irritatie. Een geïrriteerde huid is kwetsbaarder: de beschermlaag raakt beschadigd en de huid staat als het ware “op scherp”. Daardoor kunnen allergenen makkelijker naar binnen, en tegelijk is het afweersysteem actiever. Dit is ook de reden dat irritatie en allergie zo vaak samen voorkomen: eerst ontstaat er irritatie, en daarna kan er (soms) een echte allergie bovenop komen. Je kunt dan het gevoel krijgen dat je ineens “op alles” reageert, terwijl de basis vaak begonnen is met een te geïrriteerde huid.
- De tweede versterker is nat werk. In beroepen waar de huid vaak nat wordt of vaak gewassen wordt, is dit een bekende grote risicofactor. Er worden in de praktijk vaak grenzen genoemd zoals: handen langer dan ongeveer twee uur per dienst nat, meer dan zo’n twintig keer per dienst handen wassen, of langdurig afsluitende (occlusieve) handschoenen dragen. Dat geldt niet alleen voor kappers of zorgmedewerkers: ook thuis kan het opstapelen, bijvoorbeeld bij veel afwassen, schoonmaken of intensieve babyzorg.
- De derde versterker is occlusie, wat simpel gezegd “afsluiting” betekent. Onder een ring, pleister, horlogeband, handschoen of strakke kleding blijft de huid warmer en vochtiger. Die combinatie van zweet en wrijving maakt de hoornlaag zachter en “weker”, waardoor stoffen makkelijker kunnen binnendringen en een reactie sneller ontstaat. Daarom zie je klachten ook vaak precies op zulke plekken: onder sieraden, langs bandjes, of in huidplooien.
- De vierde versterker is het cocktail-effect: in het echte leven gebruik je bijna nooit één product. Vaak stapel je meerdere lagen of stappen, zoals reiniger + serum + crème + make-up + zonnebrand, of shampoo + conditioner + styling + haarverf. Elke stap kan een stof bevatten die prikkelt of (net als water en zeep) de barrière verder uitdroogt. Daardoor kan het lijken alsof je huid “alles” niet meer verdraagt, terwijl er meestal één of enkele hoofdveroorzakers zijn en de rest vooral meedoet omdat de huid al uit balans is. Of wellicht bevatten alle producten wel 1 specifiek stofje waar je op reageert.
- De vijfde versterker is timing. Bij allergische contactdermatitis moet je lichaam eerst “leren” om op een stof te reageren; dat heet sensibilisatie. Dat kan maanden tot zelfs jaren duren. Het voelt dan oneerlijk: “maar ik gebruik dit al jaren!”, en toch kan het precies dát zijn wat past bij contactallergie. Je merkt lange tijd niets, en op een gegeven moment slaat de huid toch om, zeker als de barrière ondertussen vaker geïrriteerd is geraakt of de blootstelling is toegenomen.
De bekendste boosdoeners (en waar ze vaak in zitten)
Dit is vooral bedoeld als herkenningshulp en gesprekshulp, niet om zelf een diagnose te stellen of medisch advies te vervangen.
- Nikkel: sieraden, horloges, knopen, ritsen, sleutels, telefoonhoesjes, gereedschap. Piercings zijn extra risicovol door direct en langdurig contact. Europa heeft beperkingen op nikkelafgifte in producten met langdurig huidcontact (o.a. 0,5 µg/cm²/week en voor piercings strenger).
- Geurstoffen (parfum): parfum, cosmetica, deodorant, wasmiddelen, schoonmaakproducten. Let op: ook “natuurlijk” kan allergisch maken (etherische oliën, plantenextracten). “Natuurlijk” is dus niet automatisch “huidvriendelijk”.
- Conserveermiddelen (zoals isothiazolinonen/MI): Er was in Europa een duidelijke toename van contactallergie voor methylisothiazolinone (MI), waarna regelgeving en aanpassingen in producten effect hadden; studies laten bijvoorbeeld dalingen zien na interventies.
- Haarverf (PPD en aanverwanten): vooral relevant bij verven of henna (thuis of bij de kapper). Kan heftige reacties geven in gezicht, haargrens en oren.
- Rubber/latex-ingrediënten: handschoenen (let op: niet alleen latex zelf; ook rubberversnellers).
- Acrylaten: gelnagels/kunstnagels (acrylaten): vaak klachten rond vingers, oogleden of gezicht door “overdracht”
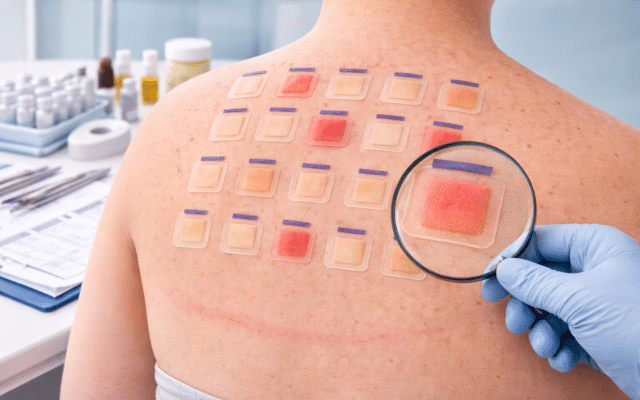
Patchtesten: de kortste route naar duidelijkheid
Als je steeds klachten hebt en je wilt écht weten waardoor, zijn patchtesten de standaardmethode om allergische contactdermatitis aan te tonen.
Hoe gaat dat in zijn werk? Lees het hier.
Waarom is dat zo belangrijk?
Zonder patchtest ga je vaak:
- Te veel vermijden (en toch klachten houden)
- Het verkeerde product “de schuld geven”
- Eindeloos wisselen van crèmes, wat de barrière juist verder kan verstoren
Een goede uitslag geeft niet alleen “positief/negatief”, maar vooral: wat betekent dit voor jouw dagelijkse producten en werk/sport/hobby?
Wat kun je nu al doen?
Als je huid snel reageert, helpt dit vaak het meest:
- Versimpel je routine (minder producten = minder triggers)
- Kies parfumvrij (zeker bij eczeem/gevoelige huid)
- Beperk overmatig wassen/ontvetten (zeep is vaak de stille sloper)
- Bescherm bij nat werk (handschoenen slim gebruiken, pauzes, goed drogen)
- Laat testen als het blijft terugkomen (zeker bij hand-, gezicht- of ooglideczeem)
- En misschien de belangrijkste: probeer niet op gevoel te gokken. Een contactallergie is vaak verrassend (mensen reageren regelmatig op iets wat ze “nooit verdacht” vonden).
FAQ
Kan ik ineens allergisch worden voor iets dat ik al jaren gebruik?
Ja. Eerst moet je gevoelig worden; dat kan lang duren. Daarna kan dezelfde stof ineens wél klachten geven.
Is een “natuurlijke” crème veiliger?
Niet per se. Natuurlijke extracten en etherische oliën kunnen juist sterke allergenen zijn.
Als de patchtest negatief is, zit het dan ‘tussen mijn oren’?
Nee. Dan kan irritatie, barrièreproblemen of een niet-geteste stof meespelen. Een goede arts kijkt dan breder.
Waarom zit het vaak op mijn handen of gezicht?
Dat zijn plekken met veel contact (handen) en vaak dunnere/gevoelige huid (gezicht/oogleden), plus veel producten.
Bronnen (APA 7)
Hier is de complete bronnenlijst van alle bronnen die ik in de herschreven blog heb gebruikt (alle links zijn op dit moment bereikbaar).
1. Johansen, J. D., Frosch, P. J., & Lepoittevin, J.-P. (Eds.). (2011). Contact dermatitis (5th ed.). Springer. https://link.springer.com/book/10.1007/978-3-642-03827-3
2. Johansen, J. D., Aalto-Korte, K., Agner, T., Andersen, K. E., Bircher, A., Bruze, M., … Uter, W. (2015). European Society of Contact Dermatitis guideline for diagnostic patch testing – recommendations on best practice. Contact Dermatitis, 73(4), 195–221. https://pubmed.ncbi.nlm.nih.gov/26179009/
3. DermNet NZ. (n.d.). Allergic contact dermatitis: Symptoms, causes, and treatment. https://dermnetnz.org/topics/allergic-contact-dermatitis
4. DermNet NZ. (n.d.). Patch tests: Skin contact allergy tests explained. https://dermnetnz.org/topics/patch-tests
5. Peiser, M., Tralau, T., Heidler, J., Api, A. M., Arts, J. H. E., Basketter, D. A., … Luch, A. (2011). Allergic contact dermatitis: epidemiology, molecular mechanisms, in vitro methods and regulatory aspects. Cell and Molecular Life Sciences, 69(5), 763–781. https://pmc.ncbi.nlm.nih.gov/articles/PMC3276771/
6. Behroozy, A., & Keegel, T. G. (2014). Wet-work exposure: A main risk factor for occupational hand dermatitis. Safety and Health at Work, 5(4), 175–180. https://pmc.ncbi.nlm.nih.gov/articles/PMC4266809/
7. Kezic, S., & Jakasa, I. (2016). Filaggrin and skin barrier function. Current Problems in Dermatology, 49, 1–7. https://pubmed.ncbi.nlm.nih.gov/26844893/
8. Thyssen, J. P., Linneberg, A., Ross-Hansen, K., Carlsen, B. C., Meldgaard, M., Szecsi, P. B., … Johansen, J. D. (2013). Filaggrin mutations are strongly associated with contact sensitization in individuals with dermatitis. Contact Dermatitis, 68(5), 273–276. https://pubmed.ncbi.nlm.nih.gov/23343419/
9. Uter, W., Rustemeyer, T., Wilkinson, M., et al. (2020). The epidemic of methylisothiazolinone contact allergy in Europe: follow-up on changing exposures. Contact Dermatitis. https://pubmed.ncbi.nlm.nih.gov/31419348/
10. SCCS (Scientific Committee on Consumer Safety). (2015). Opinion on Methylisothiazolinone (MI) (P94), Submission III (Sensitisation only) (SCCS/1557/15; Final Opinion December 2015). European Commission. https://ec.europa.eu/health/scientific_committees/consumer_safety/docs/sccs_o_178.pdf
11. ECARF (European Centre for Allergy Research Foundation). (2017, November 27). Christmas gifts: Give only nickel-free jewellery. https://www.ecarf.org/en/christmas-gifts-give-only-nickel-free-jewellery/