Ooglideczeem komt vaak voor en kan hardnekkig, pijnlijk en vooral onverklaarbaar lijken. Rode, jeukende of schilferende oogleden worden geregeld veroorzaakt door contact met een allergeen of irriterende stof, soms zelfs via de lucht of via de handen. In deze blog lees je hoe eczeem op en rond de ogen ontstaat, welke patronen veel voorkomen (zoals het druppelpatroon, contourpatroon en eenzijdig ooglideczeem) en hoe je met plaktesten kunt achterhalen of er sprake is van een allergie. Zo krijg je duidelijkheid over de oorzaak én de juiste vervolgstappen bij ooglideczeem.
Wat is eczeem en wat gebeurt er in de huid?
Eczeem is een verzamelnaam voor verschillende soorten huidontstekingen. Je ziet meestal roodheid, jeuk en soms schilfering of kleine blaasjes. Onder de microscoop valt vaak spongiose op: dat betekent dat er extra vocht tussen de huidcellen zit. Er bestaan meerdere vormen van eczeem, maar ze hebben één belangrijk kenmerk: de huidbarrière werkt minder goed, waardoor de huid minder goed beschermd is. Daardoor wordt het immuunsysteem sneller geactiveerd, wat leidt tot ontsteking.
Een veelvoorkomende vorm is atopisch eczeem (constitutioneel eczeem). Dit is een chronische vorm die vaak al op jonge leeftijd begint. Er spelen meerdere factoren mee: erfelijke aanleg, een verstoorde huidbarrière, een ontregeld immuunsysteem en prikkels uit de omgeving. Bij atopisch eczeem verliest de huid makkelijker vocht en kunnen allergenen of irriterende stoffen sneller binnendringen. Zo ontstaat een vicieuze cirkel van droogheid en ontsteking.
Bij contacteczeem komt de prikkel van buitenaf. De huid reageert dan op een bepaalde stof, zoals een allergeen (bij allergisch contacteczeem) of een irriterende stof (bij irritatief contacteczeem). De huid reageert met een ontsteking: de bloedvaatjes zetten uit (roodheid), er komt extra vocht in de huid (waardoor zwelling of blaasjes kunnen ontstaan), en ontstekingscellen trekken naar het gebied. Dit leidt tot jeuk en verdere verstoring van de huidbarrière, waardoor de huid nog gevoeliger wordt voor nieuwe prikkels.
Allergisch contacteczeem vs. irritatief eczeem
Allergisch contacteczeem is een vorm van eczeem die ontstaat door een allergische reactie van het immuunsysteem. Het gaat om een vertraagde (type IV) overgevoeligheidsreactie. Dat betekent dat de huid eerst herhaaldelijk in contact moet komen met een bepaalde stof (een hapteen) voordat het lichaam er gevoelig voor wordt. Na deze sensibilisatiefase herkennen geheugen-T-cellen de stof bij een volgend contact. Zij slaan als het ware alarm en veroorzaken een lokale ontsteking. Deze reactie ontstaat meestal 1 tot 2 dagen na blootstelling, waardoor het soms lastig is om de oorzaak te achterhalen. Allergisch contacteczeem kan op elke leeftijd ontstaan en treedt vaak op na herhaald gebruik of contact met dezelfde stof.
Irritatief contacteczeem werkt anders. Dit is géén allergie, maar een directe ontstekingsreactie door schade aan de huid. Een irriterende stof (bijvoorbeeld schoonmaakmiddel, zeep of oplosmiddel) tast de beschermende bovenlaag van de huid aan. De huid raakt geïrriteerd, maar hierbij spelen geen specifieke immuungeheugencellen mee. Iedereen kan irritatief contacteczeem krijgen als de blootstelling maar sterk genoeg of lang genoeg is; er is geen eerdere gevoeligheid nodig. Het ontstaat vaak binnen minuten tot enkele uren en blijft meestal beperkt tot de plek waar de stof de huid heeft geraakt. Een simpel voorbeeld: iemand met een gevoelige huid die de ogen schoonmaakt met een te agressieve reiniger kan roodheid en eczeem rond de ogen krijgen zonder dat er sprake is van een allergie. Allergisch contacteczeem vereist daarentegen een echte allergische aanleg voor die specifieke stof.
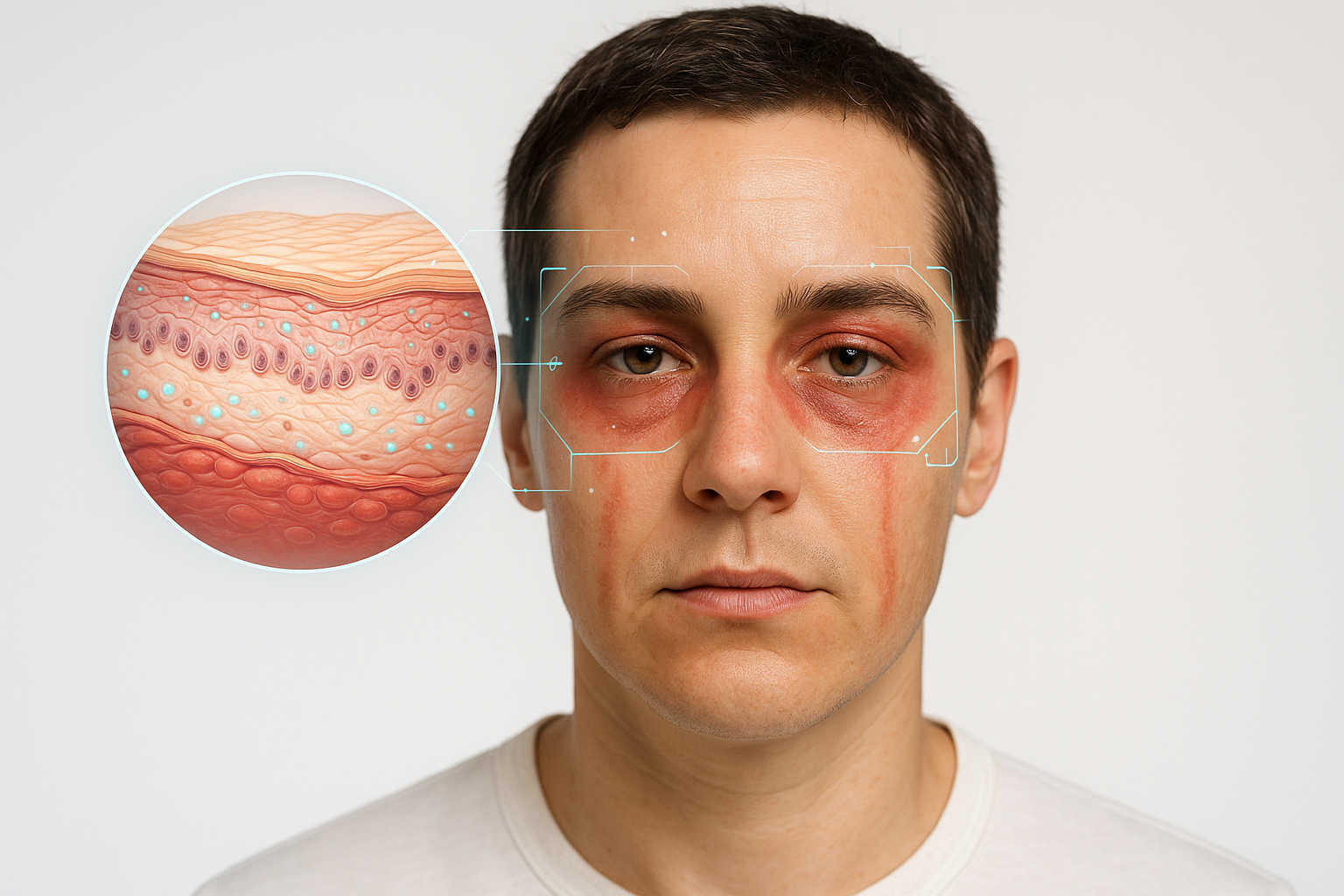
In het geval van ooglideczeem is allergisch contacteczeem een heel belangrijke oorzaak. Uit studies blijkt dat allergisch contacteczeem verantwoordelijk is voor ongeveer 43% van alle gevallen van eczeem op de oogleden. De huid van de oogleden is bijzonder dun (ongeveer 0,55 mm). Hierdoor is de ooglidhuid extra doorlaatbaar voor stoffen die allergische reacties kunnen uitlokken. De bovenste oogleden zijn daarnaast extra vatbaar omdat de plooi gemakkelijk allergeendeeltjes opvangt.
Specifieke eczeempatronen rond de ogen
In de dermatologie kunnen we aan het patroon van het eczeem rond de ogen vaak al veel afleiden over de oorzaak of het type contact. Enkele typische patronen zijn:
Druppelpatroon
Bij het druppelpatroon zie je eczeem dat vooral zit onder het oog en op het jukbeen. Het vormt een soort baan alsof er vloeistofdruppels vanaf het ooglid naar beneden zijn gelopen. Dit patroon ontstaat wanneer een allergeen in vloeibare vorm over het ooglid uitloopt. Een typisch voorbeeld is het gebruik van oogdruppels of lensvloeistof. Een deel van de druppel komt dan niet alleen in het oog terecht, maar lekt ook op de huid eronder. Precies op die plekken ontwikkelt zich vervolgens allergisch eczeem. De roodheid en irritatie kunnen zich uitstrekken van de binnenste ooghoek langs de onderrand van het ooglid tot op de bovenkant van de wang. Het druppelpatroon kan ook ontstaan door producten die vanaf het voorhoofd of haar naar de ogen druipen. Denk aan shampoo of haarverf die tijdens het douchen of uitspoelen in de ooghoeken loopt. In zulke situaties is er vaak sprake van een contactallergie voor een bestanddeel van dat haarproduct (bijvoorbeeld parfum of een haarverfstof), gecombineerd met het feit dat de vloeistof op de ooglidhuid terechtkomt.
Contourpatroon
Het contourpatroon ontstaat wanneer eczeem precies de vorm volgt van producten die op of rond de oogleden zijn aangebracht. Meestal zijn beide ogen symmetrisch aangedaan. Denk aan oogschaduw, eyeliner, oogcrèmes of gezichtsverzorging die tot aan de oogleden wordt aangebracht. De roodheid en schilfering zijn scherp begrensd en zitten exact op de plekken waar het product heeft gezeten, zowel op het boven- als onderooglid. Dit wijst sterk op directe blootstelling aan een contactallergeen. Een typisch voorbeeld is een allergie voor een conserveermiddel in een oogcrème: binnen één tot twee dagen ontstaat dan eczeem in dezelfde vorm als waarin het product is aangebracht. Ook schmink, make-up removers, zonnebrand rond de ogen of nikkel in brilonderdelen kunnen dit patroon veroorzaken.
Eenzijdig patroon
Soms zit eczeem maar rond één oog. Dit eenzijdige patroon wijst vaak op indirect contact met een allergeen, meestal via de vingers. Een klassiek voorbeeld is nagellak: wie hiervoor allergisch is, kan bij het wrijven in één oog kleine hoeveelheden lakresten overbrengen, waardoor alleen dat ooglid reageert. Het komt vaker voor aan de dominante handkant. Ook crèmes of zalven die met één hand worden aangebracht kunnen zo’n eenzijdige reactie geven. Daarnaast kan lokale blootstelling een rol spelen, zoals een microscoop- of camera-oculair, een duikbril of verrekijker met rubber of plastic allergenen. Zelfs metaalallergieën, zoals voor goud, kunnen zich eenzijdig tonen doordat kleine hoeveelheden via sieraden naar één ooglid worden overgebracht. Een unilateraal patroon is dus een belangrijke hint dat de trigger zich aan één kant van het gezicht bevindt.
Airborne dermatitis
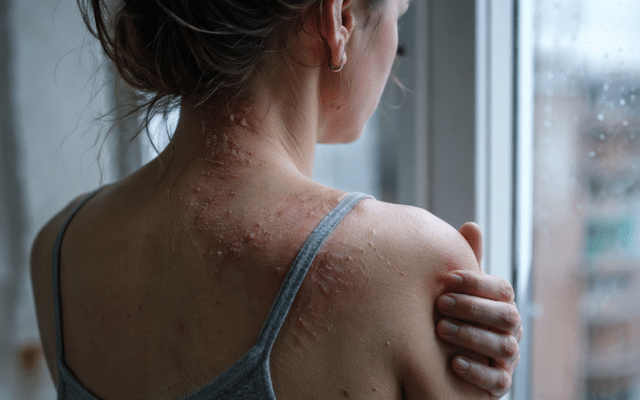
Airborne contactdermatitis ontstaat wanneer allergenen of irriterende stoffen via de lucht op de huid terechtkomen. Vooral het gezicht en de oogleden zijn gevoelig, omdat de huid daar extreem dun en doorlaatbaar is. Daardoor kan soms alleen het ooglid eczeem laten zien, terwijl de rest van het gezicht rustig blijft. Deeltjes hopen zich gemakkelijk op in de ooglidplooi, waardoor het beeld vaak symmetrisch en diffuus is: beide oogleden doen mee, soms samen met jukbeenderen, neusplooien of het voorhoofd. Klachten bestaan uit roodheid, lichte schilfering, jeuk of een branderig gevoel. In tegenstelling tot make-up-gerelateerd eczeem, dat scherp begrensd is, verspreidt airborne eczeem zich over alle onbedekte huid. Ook de bovenste oogleden, onder de kin of zelfs achter de oren kunnen worden getroffen. Dat onderscheidt het duidelijk van zonne-allergie, waarbij juist schaduwplekken gespaard blijven. Veelvoorkomende triggers zijn pollen (bijv. ambrosia, chrysanten), parfum– en geurstoffen, conserveermiddelen zoals methylisothiazolinon, formaldehyde, colofonium, acrylaten, vernevelde haarproducten en metalen in stofvorm zoals chromaat, nikkel of kobalt. De reactie kan irriterend zijn, maar vaak betreft het een echte allergie. Plaktesten zijn daarom essentieel om de juiste oorzaak te achterhalen.
Atopisch eczeem
Atopisch eczeem kan, vooral bij volwassenen met constitutioneel eczeem, regelmatig de oogleden aantasten. Dit ooglideczeem is vaak chronisch en kan leiden tot lichenificatie, wat betekent dat de huid verdikt en grover wordt door langdurig wrijven. Atopisch ooglideczeem gaat vaak samen met andere kenmerken van atopie, zoals eczeem in de elleboogplooien, astma of allergische rhinitis. Een belangrijk verschil met contacteczeem is dat bij atopie geen specifieke uitwendige allergenen als oorzaak worden gevonden. Patchtests zijn daarom meestal negatief. Bij allergisch contacteczeem, zowel door direct contact als via de lucht, is er juist wél een duidelijk aanwijsbare allergeen-trigger.
Seborroïsch eczeem
Seborroisch eczeem geeft een ander beeld. Dit betreft vooral de nasolabiale plooien, de wenkbrauwen en soms de ooglidranden, waar het zich uit als ooglidrandontsteking. De uitslag zit vooral in het centrale gezicht en heeft een typisch vettige schilfering. Seborroïsch eczeem blijft beperkt tot de talgklier-rijke gebieden van de T-zone en is minder fel rood of acuut van karakter. Ook is de jeuk meestal veel milder dan bij contactallergisch ooglideczeem, dat vaak intens kan jeuken en branden.
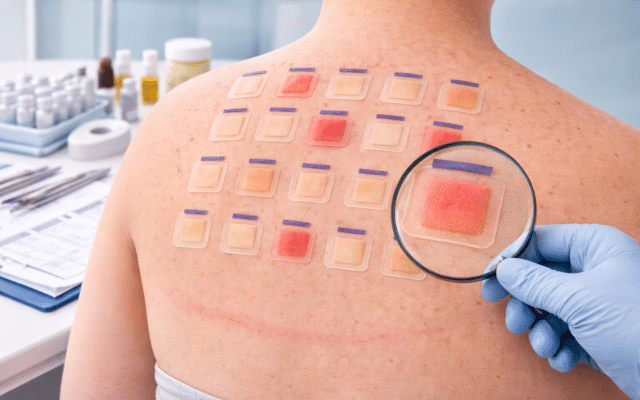
De rol van plaktesten (patchtesting)
Bij aanhoudend of terugkerend eczeem rond de ogen is het belangrijk om te onderzoeken of er sprake is van een contactallergie. Plaktesten vormen hiervoor de gouden standaard. Tijdens dit onderzoek brengt de arts kleine hoeveelheden veelvoorkomende allergenen onder pleisters aan op de rug. Deze blijven 48 uur zitten zonder dat er gedoucht, gesport of gezweet mag worden, om verschuiven en loslaten te voorkomen.
Na twee dagen worden de pleisters verwijderd en beoordeelt de arts de huidreacties, meestal op dag 2 en nogmaals op dag 3 of 4. Een positieve reactie ziet eruit als een klein eczeemplekje precies op de plek van het teststofje, vaak met roodheid, bultjes of blaasjes. Dit betekent dat de patiënt allergisch is voor die specifieke stof. De intensiteit wordt gescoord van + tot +++, waarbij onderscheid wordt gemaakt tussen een echte allergie en een irritatieve reactie die geen allergische betekenis heeft.
Plaktesten zijn vooral waardevol bij ooglideczeem omdat de uitlokkende stof vaak niet voor de hand ligt. Onderzoek laat zien dat hiermee veel verborgen allergieën worden ontdekt, zoals voor conserveermiddelen, parfums of metalen. Zodra duidelijk is voor welke stof iemand allergisch is, kan gericht vermijdingsadvies worden gegeven. De aanleg voor allergisch contacteczeem verdwijnt niet, maar door het allergeen te vermijden kan de huid volledig herstellen. Daarom worden plaktesten in richtlijnen beschreven als de diagnostische hoeksteen bij vermoeden op contactallergie.
Tijdens het consult bekijkt de arts vaak ook meegebrachte producten zoals cosmetica, crèmes of beroepsstoffen, zodat de test zo persoonlijk mogelijk wordt. Na het aflezen volgt uitleg over welke allergenen positief waren en in welke producten ze kunnen voorkomen. De patiënt krijgt een lijst mee met ingrediënten die vermeden moeten worden. Soms betekent dit overstappen op andere cosmetica, bepaalde sieraden niet meer dragen of kiezen voor parfumvrije producten. Hoewel dat soms ingrijpend is, leidt het vermijden van het allergeen in de meeste gevallen tot duidelijke en blijvende verbetering van het eczeem.
Bronnenlijst
Bonamonte, D., Romita, P., Filoni, A., Angelini, G., & Foti, C. (2020). Airborne contact dermatitis. The Open Dermatology Journal, 14, 31–37. https://doi.org/10.2174/1874372202014010031
Crounse, R. G. (1980). Plant dermatitis due to the Compositae (Asteraceae) family. Journal of the American Academy of Dermatology, 2(5), 417–424. https://doi.org/10.1016/S0190-9622(80)80366-5
Dooms-Goossens, A. E., Debusschere, K. M., Gevers, D. M., Dupré, K. M., Degreef, H. J., Loncke, J. P., & Snauwaert, J. E. (1986). Contact dermatitis caused by airborne agents: A review and case reports. Journal of the American Academy of Dermatology, 15(1), 1–10. https://doi.org/10.1016/S0190-9622(86)70135-7
Dooms-Goossens, A., & Deleu, H. (1991). Airborne contact dermatitis: An update. Contact Dermatitis, 25(4), 211–217. https://doi.org/10.1111/j.1600-0536.1991.tb01847.x
Hjorth, N., Roed-Petersen, J., & Thomsen, K. (1976). Airborne contact dermatitis from Compositae oleoresins simulating photodermatitis. British Journal of Dermatology, 95(6), 613–620. https://doi.org/10.1111/j.1365-2133.1976.tb07033.x
Ngan, V., Patel, K., & Nixon, R. (2021). Irritant contact dermatitis. DermNet NZ. https://dermnetnz.org/topics/irritant-contact-dermatitis
Rubegni, G., Padula, T., Calabrese, L., D’Onghia, M., Tognetti, L., Cinotti, E., Lazzeri, L., Ermini, G., Cartocci, A., & Tosi, G. M. (2025). Eyelid contact dermatitis: 25-year single-center retrospective study. Journal of Clinical Medicine, 14(3), 823. https://doi.org/10.3390/jcm14030823
Ryder, E. (2014). Eyelid contact dermatitis. DermNet NZ. https://dermnetnz.org/topics/eyelid-contact-dermatitis
Sandler, M., Rodriguez, I., Adler, B. L., & Yu, J. (2024). Eyelid dermatitis: Common patterns and contact allergens. Cutis, 114(4), 104–108. https://doi.org/10.12788/cutis.1113
Ting, S., Nixon, R., & Oakley, A. (2019). Airborne contact dermatitis. DermNet NZ. https://dermnetnz.org/topics/airborne-contact-dermatitis