Atopisch eczeem bij kinderen, ook wel constitutioneel eczeem genoemd, is een veelvoorkomende chronische ontsteking van de huid bij kinderen. De aandoening begint meestal al vóór het eerste levensjaar en veroorzaakt een intense jeuk. Juist die jeuk bepaalt in grote mate hoe zwaar het eczeem wordt ervaren. Veel kinderen met atopisch eczeem hebben een erfelijke aanleg voor allergische aandoeningen. Die aanleg wordt atopie genoemd. Het betekent dat iemand een verhoogde gevoeligheid heeft om allergieën te ontwikkelen, zoals eczeem, hooikoorts of astma. Ongeveer 15 tot 20 procent van alle kinderen heeft atopisch eczeem. Bij volwassenen komt het veel minder vaak voor. Bij de meeste kinderen nemen de klachten gelukkig af naarmate ze ouder worden. Tijdens de puberteit zien artsen vaak een duidelijke verbetering. Toch kan het eczeem bij ongeveer de helft van de patiënten later tijdelijk terugkomen. Belangrijk om te weten is dat atopisch eczeem niet besmettelijk is. Het is dus volkomen veilig om de huid van een kind met eczeem aan te raken of te verzorgen.
Wat gebeurt er in de huid?
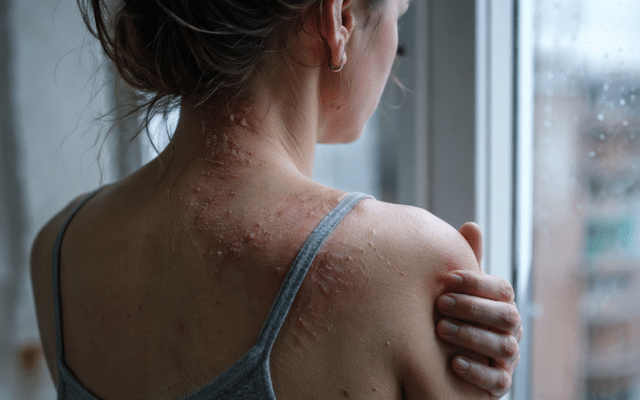
Eczeem betekent dat de huidbarrière verstoord is. De huid van een kind met eczeem is vaak droger dan normaal, omdat de huid minder goed vetten en vocht kan vasthouden. In een gezonde huid speelt het eiwit filaggrine een belangrijke rol bij het vormen van een stevige barrière. Veel kinderen met eczeem hebben echter een erfelijke verandering in het gen dat voor filaggrine zorgt. Zo’n genetische verandering wordt een mutatie genoemd. Door die mutatie verliest de huid gemakkelijker vocht, waardoor ze uitdroogt en gevoeliger wordt voor invloeden van buitenaf. Irriterende stoffen, vuil, pollen, huidschilfers of zelfs resten van huisstofmijt kunnen daardoor gemakkelijker binnendringen. Dat kan een ontstekingsreactie veroorzaken. Het afweersysteem reageert hierop met een overactieve ontsteking. Daarbij komen stoffen vrij die interleukines worden genoemd. Deze stoffen zorgen ervoor dat de huid rood, gezwollen en vooral erg jeukerig wordt. Bij baby’s uit dit zich vaak in vochtige, rode plekjes op het gezicht of lichaam, ook wel dauwworm genoemd. Bij oudere kinderen is het eczeem meestal droger en vooral zichtbaar in de huidplooien, zoals in de ellebogen of knieholtes. Door de voortdurende ontsteking wordt de huid dikker en ontstaan wondjes door het krabben. Deze wondjes kunnen makkelijk geïnfecteerd raken. Dat gebeurt vaak met bacteriën (impetiginisatie), vooral Staphylococcus aureus, die bij ongeveer 90 procent van de kinderen met eczeem op de huid voorkomt. Soms raken de plekken ook besmet met virussen, zoals het herpesvirus (eczema herpeticum). Een bacteriële infectie herken je meestal aan gele korstjes en kleine pusblaasjes.
Dagelijkse verzorging en praktische tips
Een goede huidverzorging vormt de basis van de behandeling bij atopisch eczeem. Het doel is om de huid te hydrateren, beschermen en irritatie te voorkomen. Gebruik hiervoor regelmatig een vette, neutrale crème of zalf, ook op plekken waar op dat moment geen eczeem zichtbaar is. Zulke producten worden indifferente zalven genoemd. Ze bevatten geen werkzame medicijnen, maar helpen de huidbarrière te herstellen en uitdroging te voorkomen. Kies bij voorkeur producten zonder parfum of kleurstoffen, zoals crèmes op basis van cetomacrogol, paraffine of vaseline. Breng de zalf aan direct na het baden of douchen, terwijl de huid nog licht vochtig is. Dat houdt het vocht beter vast in de huid. Het is ideaal om dit binnen twee à drie minuten na het afdrogen te doen. Vermijd lange of hete baden, want warm water droogt de huid sterk uit. Korte, lauwe douches zijn beter. Ook zwemmen mag, maar smeer de huid daarna opnieuw in. Water en zeep tasten de beschermende vetlaag van de huid aan, waardoor de huidbarrière verder verzwakt. Gebruik daarom alleen milde, zeepvrije reinigers en spoel goed na met lauwwarm water. Dit geldt ook na het zwemmen in chloorwater: kort afspoelen en daarna insmeren helpt uitdroging voorkomen.
Kleding, krabben en comfort
Kies voor zachte, ademende kleding die niet schuurt of prikt. Katoen is meestal de beste keuze, net als andere gladde stoffen. Vermijd ruwe materialen zoals wol, nylon of synthetische stoffen en draag liever geen strakke of afsluitende kleding. Deze kunnen de huid irriteren en de jeuk verergeren. Houd er rekening mee dat zweten eczeemklachten kan verergeren. Kleed je kind dus niet te warm aan en zorg dat de slaapkamer koel blijft. Probeer bovendien te voorkomen dat je kind aan de huid krabt. Door krabben raakt de huid beschadigd, wat juist weer meer jeuk en ontsteking veroorzaakt. Zo ontstaat een vicieuze cirkel: hoe meer er gekrabd wordt, hoe erger het eczeem. Houd daarom de nagels kort en overweeg zachte katoenen handschoentjes voor ’s nachts om de huid te beschermen.
Medische behandeling en advies
Bespreek met de arts wat de beste aanpak is voor het eczeem van je kind. Meestal begint de behandeling met uitwendige therapie: naast de basiszalven worden dan zalven of crèmes gebruikt die een werkzame stof bevatten. Bij rode, branderige en ontstoken plekken zijn corticosteroïden, vaak hormoonzalf genoemd, meestal de eerste keuze. Ze remmen de ontsteking in de huid en verminderen de jeuk. Als ze volgens voorschrift worden gebruikt, zijn ze veilig, ook bij jonge kinderen. Daarbij helpt de vingertop-eenheid (FTU) om precies de juiste hoeveelheid te gebruiken: één vingertop zalf is genoeg om twee handpalmen huid in te smeren. De arts kan ook een smeerschema meegeven, bijvoorbeeld om in het begin dagelijks te smeren en daarna rustig af te bouwen. Zo blijft de behandeling effectief en wordt de huid niet onnodig blootgesteld aan hormoonzalf. Wanneer het eczeem mild is of zich op een gevoelige plek bevindt, zoals het gezicht, kan de arts of dermatoloog kiezen voor een andere groep medicijnen: de calcineurineremmers. Voorbeelden hiervan zijn pimecrolimuscrème en tacrolimuszalf. Deze middelen onderdrukken de lokale afweerreactie zonder de huid dunner te maken. Bij hardnekkig eczeem kan lichttherapie (UV-behandeling) worden ingezet, vooral bij oudere kinderen. De gecontroleerde blootstelling aan ultraviolet licht kan de ontsteking in de huid verminderen en de klachten tijdelijk verlichten.
Bij ernstiger of chronisch eczeem
Sommige kinderen hebben een intensievere behandeling nodig. Als zalven en crèmes onvoldoende helpen, kan de specialist kiezen voor systeemtherapie: medicijnen die via het hele lichaam werken. Deze worden meestal in tabletvorm of als injectie toegediend. Bekende voorbeelden zijn ciclosporine, methotrexaat en azathioprine. Ze onderdrukken de overactieve immuunreactie die het eczeem veroorzaakt. Van deze middelen is ciclosporine vaak de eerste keus bij kinderen. Als het eczeem ondanks deze behandeling onvoldoende verbetert, kan in overleg met de dermatoloog worden gekeken naar biologische medicijnen. Dat zijn moderne middelen die heel gericht bepaalde ontstekingsstoffen blokkeren. Een bekend voorbeeld is dupilumab (merknaam Dupixent). Dit middel remt de werking van de afweerstoffen IL-4 en IL-13, die een belangrijke rol spelen bij atopisch eczeem. Dupilumab is inmiddels goedgekeurd voor kinderen vanaf zes maanden en vermindert bij veel patiënten de jeuk en ontsteking aanzienlijk. Er zijn bovendien nieuwe behandelingen in ontwikkeling voor de toekomst. Zo laten onderzoeken in Nederland zien dat middelen als nemolizumab (een IL-31-receptorremmer) en delgocitinib (een zogeheten JAK-remmer in gelvorm) veelbelovend zijn bij ernstige vormen van eczeem. Deze vooruitgang biedt hoop op nog effectievere behandelingen in de komende jaren.
Behandeling van infecties
De eczeemhuid is kwetsbaar, vooral door het krabben. Hierdoor kunnen wondjes ontstaan die gemakkelijk geïnfecteerd raken. Als de huid ontstoken raakt, kan de arts een antibioticumzalf voorschrijven. Bij een uitgebreide infectie is soms een antibioticakuur nodig, naast de gewone eczeembehandeling. Een goede behandeling van deze infecties versnelt het herstel en voorkomt dat het eczeem telkens opnieuw opvlamt.
Allergieën en atopisch eczeem bij kinderen
Kinderen met atopisch eczeem hebben vaak ook een allergische aanleg. Dat betekent dat hun afweersysteem sneller reageert op bepaalde stoffen uit de omgeving of uit voeding. Zulke stoffen worden allergenen genoemd. Ze kunnen het eczeem niet rechtstreeks veroorzaken, maar wél bijdragen aan het verergeren of onderhouden van de huidontsteking.
Inhalatieallergieën
In de lucht zweven talloze allergenen die eczeemklachten kunnen verergeren. De meest voorkomende zijn:
- Huisstofmijt: kleine, met het blote oog onzichtbare beestjes die leven in beddengoed, matrassen, gordijnen en tapijten.
- Pollen: afkomstig van bomen, grassen en kruiden, vooral tijdens het hooikoortsseizoen.
- Huidschilfers van dieren: met name van katten en honden.
Kinderen met atopisch eczeem zijn vaak gevoeliger voor deze allergenen. Om te onderzoeken of er sprake is van een allergie, kan de arts een huidpriktest uitvoeren. Dit heet een Skin Prick Test (afgekort SPT). Hierbij wordt een druppeltje van het allergeen op de huid aangebracht en met een klein prikje ingebracht. Als er vervolgens een rode, jeukende bult ontstaat, is dat een teken dat het lichaam op die stof reageert. Wetenschappelijk onderzoek laat zien dat behandeling van een bewezen huisstofmijtallergie, bijvoorbeeld met immunotherapie, de ernst van het eczeem kan verminderen. Dit ondersteunt het idee dat blootstelling aan huisstofmijt de ontsteking in de huid kan versterken. Daarnaast blijkt uit langdurige studies dat kinderen met atopisch eczeem later vaker ook hooikoorts of astma ontwikkelen. Dit verschijnsel noemen we soms “de allergische mars”: de allergische aanleg verschuift als het ware van de huid naar de luchtwegen.
Voedselallergieën
Eczeem is een chronische huidaandoening die vaak gepaard gaat met roodheid en jeuk. Voeding kan soms invloed hebben, vooral bij jonge kinderen met ernstig eczeem. Bij deze groep kunnen producten zoals koemelk, ei, pinda, soja of tarwe een opvlamming veroorzaken. Toch is dat eerder uitzondering dan regel. Bij de meeste kinderen wordt eczeem niet door voeding veroorzaakt. Volgens de huisartsenrichtlijn is voedselallergie zelden de onderliggende oorzaak, en het wordt daarom afgeraden om zomaar producten te schrappen zonder medisch advies. Veel ouders denken dat eczeem door melk of ander eten komt, maar dat is meestal niet het geval. Bij constitutioneel eczeem speelt erfelijke aanleg een grotere rol dan voeding. Alleen wanneer er duidelijke allergische reacties optreden na het eten, bijvoorbeeld zwelling of braken, is verder onderzoek zinvol. Een algemeen dieet zonder aanwijzing van een allergie helpt niet en kan zelfs schadelijk zijn.
Wanneer dieetadvies wel of niet nodig is
Vermoed je dat voeding klachten veroorzaakt? Overleg dan altijd met de huisarts of jeugdarts. Ga niet zelf experimenteren met het weglaten van melk, gluten of andere producten. Dat kan leiden tot tekorten of groeivertraging. Als een voedselallergie is bevestigd, verwijst de arts meestal door naar een kinderdiëtist. Die helpt om voeding veilig aan te passen en tekorten te voorkomen. Alleen bij bewezen allergie of ernstige klachten na eten is een eliminatie of dieet zinvol. Kort gezegd: laat altijd eerst onderzoek doen voordat je iets uit het menu van je kind schrapt. Zo krijgt je kind de juiste behandeling én de voeding die het nodig heeft om goed te groeien.
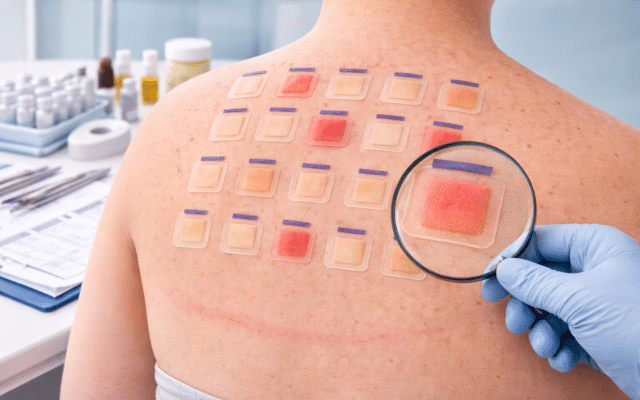
Contactallergieën (plaktesten)
Bij een contactallergie reageert de huid op stoffen die rechtstreeks met de huid in aanraking komen. Dat kan via zalven, crèmes, verzorgingsproducten of zelfs kleding en speelgoed. De huid herkent de stof als ‘vreemd’ en start een vertraagde ontstekingsreactie. Dit kan leiden tot roodheid, schilfering, jeuk of kloofjes op de plek van contact. Om te achterhalen welke stoffen dit veroorzaken, kan de arts een plaktest uitvoeren. Hierbij worden kleine hoeveelheden van verschillende stoffen op de rug aangebracht en afgedekt. Na twee tot drie dagen wordt gekeken of er een reactie is ontstaan. Zo kan worden vastgesteld voor welke stoffen een kind overgevoelig is. Kinderen met atopisch eczeem hebben een kwetsbare huid en komen vaak vroeg in hun leven in contact met allerlei verzorgingsproducten. Daardoor lopen zij iets meer risico om een contactallergie te ontwikkelen. Enkele veelvoorkomende contactallergenen zijn:
- Wolvet (lanoline): lanoline is een vetstof die van nature in wol voorkomt. Het wordt vaak toegevoegd aan vette crèmes, zalven en barrièrecrèmes om de huid soepel te maken. Juist kinderen met eczeem gebruiken zulke producten veel. Daardoor kunnen ze een allergie ontwikkelen voor lanoline zelf. Studies tonen aan dat lanoline-allergie iets vaker voorkomt bij kinderen met atopisch eczeem, omdat hun huid vroeg en langdurig met deze stof in contact komt.
- Conserveermiddelen, hulpstoffen en schuimmakers: veel verzorgingsproducten bevatten conserveermiddelen om bederf tegen te gaan, maar sommige kunnen de huid irriteren of allergische reacties veroorzaken. Bekende boosdoeners zijn methylisothiazolinone (MI) en methylchloroisothiazolinone (MCI), evenals formaldehyde-afgevende stoffen zoals quaternium-15. Deze stoffen komen voor in crèmes, babydoekjes, lotions en shampoos. Daarnaast kunnen hulpstoffen zoals propyleenglycol of bepaalde emulgatoren (stoffen die water en vet mengen) allergische reacties uitlokken. Ook schuimmakers, of surfactants, kunnen een probleem zijn. Deze stoffen zorgen dat producten gaan schuimen, maar kunnen de huidbarrière aantasten of allergische reacties veroorzaken. Voorbeelden zijn cocamidopropyl betaine, sodium lauryl sulfate (SLS) en sodium laureth sulfate (SLES), die vaak voorkomen in shampoos, douchegels en babywasproducten.
- Neomycine en andere geneesmiddelen: neomycine is een antibioticum dat regelmatig wordt verwerkt in (oor)druppels, zalven of wondcrèmes. Bij sommige kinderen veroorzaakt dit juist een allergische huidreactie in plaats van verbetering. Ook andere lokale geneesmiddelen kunnen soms contactallergie opwekken.
- Parfumstoffen en balsemcomponenten: parfumstoffen zijn een van de meest voorkomende oorzaken van contactallergie. Ze zitten in veel crèmes, lotions en cosmetica. Balsam van Peru is een bekend voorbeeld; dit is een natuurlijke geurstofmengeling die vaak klachten veroorzaakt aan het gezicht of de handen. In plaktesten worden meestal mengsels getest van de meest gebruikte parfum- en geurcomponenten.
- Kleding- en speelmateriaal: sommige kinderen reageren op bestanddelen uit rubber, plastic of metaal. Denk aan thiuram (in elastiekjes), mercaptobenzothiazool (in rubber) of nikkel (in knopen, ritsen en sieraden). Vooral oudere kinderen kunnen hierdoor last krijgen van hand- of contacteczeem op specifieke plekken.
Onderzoek laat zien dat bij kinderen met handeczeem contactallergieën vaak worden gevonden voor nikkel, conserveermiddelen (MCI/MI), propyleenglycol, lanoline en andere hulpstoffen. Ouders merken soms dat een zalf of crème ineens niet meer helpt of het eczeem juist verergert. In veel gevallen blijkt dan één bestanddeel, zoals lanoline, de boosdoener te zijn.
Emotionele steun en dagelijkse veerkracht
Weet dat je als ouder niet alleen staat in deze uitdaging. Veel ouders van kinderen met atopisch eczeem ervaren een constante druk: slapeloze nachten, zorgen over de huid van hun kind en het gevoel dat de behandeling nooit klaar is. Dat is niet vreemd: het is intens om te zien dat je kind pijn heeft, veel moet smeren of steeds opnieuw last krijgt van jeuk. Uitspraken als “er helpt niks” of “weer een slechte nacht” laten juist zien hoeveel je om je kind geeft.
Atopisch eczeem is een chronische aandoening, met periodes waarin het beter gaat en momenten waarop het weer opvlamt. Dat voortdurende patroon kan mentaal uitputtend zijn. Daarom is het minstens zo belangrijk om ook goed voor jezelf te zorgen. Praat met mensen in je omgeving, familie, vrienden of andere ouders, over wat je meemaakt. Delen helpt om spanning te verlichten. Veel ouders vinden steun bij lotgenotengroepen of ouderbijeenkomsten, bijvoorbeeld via een eczeemvereniging. Daar kun je ervaringen uitwisselen, praktische tips krijgen en vooral begrijpen dat je niet de enige bent die hiermee worstelt. Onderzoek toont aan dat goede voorlichting en psychosociale ondersteuning de kwaliteit van leven van zowel ouders als kinderen duidelijk verbeteren. Blijf daarom altijd vragen stellen aan je arts of specialist. Een duidelijk behandelplan, uitleg over de werking van zalven en realistische verwachtingen kunnen veel onzekerheid wegnemen. Het besef dat langdurig smeren veilig en juist belangrijk is, kan al rust geven. Vergeet niet dat zelfzorg geen luxe is, maar een voorwaarde om de zorg vol te houden. Geef jezelf toestemming om af en toe op adem te komen. Een uurtje wandelen, iets leuks doen met je partner of hulp vragen aan familie of oppas kan enorm helpen om weer energie op te doen. In sommige ziekenhuizen of klinieken zijn gespecialiseerde verpleegkundigen die praktische begeleiding bieden, vaak aangeduid als ‘smeerschooltjes’. Zij laten stap voor stap zien hoe je de huid van je kind het beste kunt verzorgen. Daarnaast bestaan er smeerhandboekjes die ouders helpen om overzicht te houden: hierin kun je bijhouden welke producten je gebruikt, hoe vaak er gesmeerd is en welke effecten je opmerkt. Zo’n schriftje of schema helpt om structuur te brengen in de dagelijkse zorg. Ook zijn er digitale hulpmiddelen die kunnen ondersteunen, zoals de app Zalfje. Zulke hulpmiddelen kunnen een wereld van verschil maken: ze geven rust, overzicht en zelfvertrouwen in een periode die soms zwaar voelt, maar waarin goede zorg en liefdevolle aandacht echt het verschil maken.
Nieuwste wetenschappelijke inzichten
De wetenschap staat niet stil: elk jaar komen er nieuwe inzichten en behandelingen die de toekomst voor kinderen met atopisch eczeem hoopvoller maken. Onderzoekers begrijpen steeds beter hoe eczeem ontstaat en in stand wordt gehouden, en dat leidt tot gerichtere behandelstrategieën.
Een opvallend onderzoeksgebied is de rol van de huid- en darmflora – de verzameling van bacteriën die van nature op onze huid en in onze darmen leven. Studies laten zien dat een verstoring van dit evenwicht, ook wel dysbiose genoemd, het eczeem kan verergeren. Wetenschappers onderzoeken daarom of het herstellen van die bacteriële balans, bijvoorbeeld met probiotica (gezonde bacteriën) of bepaalde voedingssupplementen, kan helpen bij het versterken van de huidbarrière. Hoewel deze resultaten veelbelovend zijn, is er nog meer onderzoek nodig voordat dit onderdeel van de behandeling wordt.
Nieuwe behandelopties
Op het gebied van behandeling gebeurt er momenteel veel. Zoals eerder genoemd is dupilumab een baanbrekend geneesmiddel. Het werkt gericht op specifieke ontstekingsstoffen in het immuunsysteem (IL-4 en IL-13) en mag inmiddels ook worden gegeven aan jonge kinderen. Daarnaast zijn er nieuwe biologicals in ontwikkeling . Biologicals dat zijn medicijnen die heel precies bepaalde immuuncellen of ontstekingsroutes blokkeren. Ze bieden mogelijkheden om eczeem te behandelen met minder bijwerkingen dan traditionele afweeronderdrukkers. Ook JAK-remmers zijn een belangrijk onderwerp van onderzoek. Deze medicijnen blokkeren specifieke signaalroutes in de huid die betrokken zijn bij ontsteking en jeuk. Er bestaan zowel lokale vormen als tabletten. De eerste studies laten zien dat deze middelen snel en krachtig de jeuk verminderen en de huid verbeteren. Wel moeten ze zorgvuldig worden gecontroleerd, omdat, zoals bekend uit reumaonderzoek, bijwerkingen kunnen optreden.
Bronnen
-
Bonamonte, D., Hansel, K., Romita, P., Belloni Fortina, A., Girolomoni, G., Fabbrocini, G., Patruno, C., Napolitano, M., Patrizi, A., Argenziano, G., Micali, G., Calzavara Pinton, P., Foti, C., Stingeni, L. & Italian Society of Dermatology and Venereology, Pediatric Dermatology Group. (2022). Contact allergy in children with and without atopic dermatitis: A multicentre retrospective case–control study. Contact Dermatitis, 87(3), 265–272. https://doi.org/10.1111/cod.14130
-
Johnson, H., Aquino, M. R., Snyder, A., Collis, R. W., Franca, K., Goldenberg, A. et al. (2023). Prevalence of allergic contact dermatitis in children with and without atopic dermatitis: A multicenter retrospective case–control study. Journal of the American Academy of Dermatology, 89(5), 1007–1014. https://doi.org/10.1016/j.jaad.2023.06.048
-
Sid Idris, F. (2024). Treatment of atopic dermatitis in children. Cureus, 16(9), e69416. https://doi.org/10.7759/cureus.69416
-
Brinkman, D. J. (2023, mei 2). Dupilumab effectief bij jonge kinderen met constitutioneel eczeem. Nederlands Tijdschrift voor Geneeskunde, 167, D7296. https://www.ntvg.nl/artikelen/dupilumab-effectief-bij-jonge-kinderen-met-constitutioneel-eczeem
-
Spuls, P. I. & Bosma, A. L.-A. (2018, februari 16). Dupilumab is eerste biological voor atopisch eczeem. Nederlands Tijdschrift voor Geneeskunde, 162, D2544. https://www.ntvg.nl/artikelen/dupilumab-eerste-biological-voor-atopisch-eczeem
-
Njoo, M. D. (2025, 6 oktober). Atopisch eczeem / Constitutioneel eczeem. Huidarts.com. https://www.huidarts.com/huidaandoeningen/atopisch-eczeem-constitutioneel-eczeem/
-
Expertisegroep Constitutioneel Eczeem. (2025). Stapsgewijze topicale behandeling van constitutioneel eczeem. Nederlands Tijdschrift voor Dermatologie en Venereologie, 35(7). https://nvdv.nl/storage/app/media/uploaded-files/Stapsgewijze%20topicale%20behandeling%20van%20constitutioneel%20eczeem%20DEF.pdf
-
Nederlandse Vereniging voor Dermatologie en Venereologie. (2019). Constitutioneel eczeem – Richtlijn 2019. https://www.huidziekten.nl/richtlijnen/NVDV-richtlijn-atopisch-eczeem-2019.pdf
-
Wollenberg, A., Kinberger, M., Arents, B., Aszodi, N., Barbarot, S., Bieber, T., Brough, H. A. et al. (2024). First update of the living European guideline (EuroGuiDerm) on atopic eczema. Journal of the American Academy of Dermatology, 90(2), e43–e56. https://doi.org/10.1016/j.jaad.2023.08.102
-
PubChem. (z.j.). Urea (CID 1176). PubChem (National Center for Biotechnology Information). https://pubchem.ncbi.nlm.nih.gov/compound/1176
-
PubChem. (z.j.). Pimecrolimus (CID 6509979). PubChem (National Center for Biotechnology Information). https://pubchem.ncbi.nlm.nih.gov/compound/6509979
-
PubChem. (z.j.). Nickel (Ni, CID 935). PubChem (National Center for Biotechnology Information). https://pubchem.ncbi.nlm.nih.gov/compound/935
-
Sybilski, A. J., Zalewska, M., Furmańczyk, K., Lipiec, A., Krzych-Fałta, E., & Samoliński, B. (2015). The prevalence of sensitization to inhalant allergens in children with atopic dermatitis. Allergy Asthma Proc, 36(5), e81–e85. https://doi.org/10.2500/aap.2015.36.3882
-
Krupka Olek, M., Bożek, A., Foks Ciekalska, A., Grzanka, A., & Kawczyk-Krupka, A. (2024). Assessment of hypersensitivity to house dust mites in selected skin diseases using the basophil activation test: A preliminary study. Medicina, 60(10), 1608. https://doi.org/10.3390/medicina60101608
-
Ramírez-Marín, H. A., Singh, A. M., Ong, P. Y., & Silverberg, J. I. (2022). Food allergy testing in atopic dermatitis. JAAD International, 9(3), 50–56. https://doi.org/10.1016/j.jdin.2022.08.004
-
Rodrigues, D. F., & Goulart, E. M. A. (2016). Patch-test results in children and adolescents: Systematic review of a 15-year period. Anais Brasileiros de Dermatologia, 91(1), 64–72. https://doi.org/10.1590/abd1806-4841.20163927
-
Zug, K. A., McGinley-Smith, D., Warshaw, E. M., Taylor, J. S., Rietschel, R. L., Maibach, H. I., Belsito, D. V., Fowler, J. F., Storrs, F. J., DeLeo, V. A., Marks, J. G., Mathias, C. G., Pratt, M. D., & Sasseville, D. (2008). Contact allergy in children referred for patch testing: North American Contact Dermatitis Group data, 2001–2004. Archives of Dermatology, 144(10), 1329–1336. https://doi.org/10.1001/archderm.144.10.1329
-
Abifadel, R., Mortureux, P., Perromat, M., Ducombs, G., & Taieb, A. (1992). Contact sensitivity to flavourings and perfumes in atopic dermatitis. Contact Dermatitis, 27(1), 43–46. https://doi.org/10.1111/j.1600-0536.1992.tb05196.x
-
Jensen, M. B., Isufi, D., Larsen, C. K., Schwensen, J. F. B., Alinaghi, F., & Johansen, J. D. (2025). Prevalence of contact allergy to neomycin in dermatitis patients: A systematic review and meta-analysis. Contact Dermatitis, 93(1), 1–15. https://doi.org/10.1111/cod.14784
-
Botvid, S., Simonsen, A. B., Jørgensen, C., Müller, S., Kirkeby, C. S., Christensen, A. B., & Johansen, J. D. (2023). Fragrance allergens in cosmetic products marketed for children in Denmark. Contact Dermatitis, 89(5), 374–381. https://doi.org/10.1111/cod.14397
-
Bonamonte, D., Hansel, K., Romita, P., Belloni Fortina, A., Girolomoni, G., Fabbrocini, G., Patruno, C., Napolitano, M., Patrizi, A., Argenziano, G., Micali, G., Calzavara Pinton, P., Foti, C., & Stingeni, L. (2022). Contact allergy in children with and without atopic dermatitis: An Italian multicentre study. Contact Dermatitis, 87(3), 265–272. https://doi.org/10.1111/cod.14130