Contacteczeem bij zorgmedewerkers, wat is het precies?
Jeukende, schrale handen na een dag werken in het ziekenhuis? Veel zorgmedewerkers herkennen het wel. Contacteczeem is een van de meest voorkomende beroepsgebonden huidaandoeningen in de zorg en kan leiden tot langdurige klachten, verminderde inzetbaarheid en uitval. We onderscheiden twee vormen: irritatief contacteczeem (door directe huidirritatie, bijvoorbeeld door veelvuldig handen wassen) en allergisch contacteczeem (door een echte allergische reactie van het immuunsysteem op een stof). Irritatief eczeem komt het vaakst voor (ongeveer 80% van de gevallen), maar allergisch contacteczeem is ook een groot probleem onder zorgverleners. In de algemene bevolking heeft naar schatting 15–20% van de mensen een contactallergie, en bij zorgpersoneel ligt dat percentage nóg hoger door de vele blootstellingen op de werkvloer. In deze blog bespreken we waarom zorgverleners extra risico lopen, hoe je allergisch contacteczeem herkent en wat je eraan kunt doen op de werkvloer.
Waarom lopen zorgverleners extra risico?
Zorgprofessionals hebben dagelijks te maken met “nat werk”: veel handen wassen, desinfecteren en het dragen van handschoenen. Dit constante contact met water en schoonmaakmiddelen beschadigt de huidbarrière en veroorzaakt vaak irritatief handeczeem. Daarnaast komen zorgverleners in aanraking met allerlei chemicaliën en materialen die allergieën kunnen uitlokken. Uit onderzoek blijkt dat contacteczeem aanzienlijk vaker voorkomt bij zorgmedewerkers dan bij andere beroepen. In een Zweedse studie uit 2021 rapporteerde 23,1% van het ziekenhuispersoneel symptomen van handeczeem, vergeleken met 14,2% in de controlegroep van niet-zorgverleners. Dit verschil onderstreept hoezeer werkzaamheden in de zorg, met nat werk, beschermingsmiddelen en chemische stoffen, bijdragen aan het ontstaan van eczeemklachten.
Vooral handen, vingers en polsen zijn getroffen, maar ook eczeem in het gezicht of rond de ogen kan optreden, bijvoorbeeld door blootstelling via de lucht of door het dragen van beschermingsmiddelen. Bepaalde persoonlijke factoren verhogen het risico op (allergisch) eczeem. Zo heeft een groot deel van de getroffen zorgmedewerkers van tevoren al een gevoelige, droge huid of een geschiedenis van atopisch eczeem. Vrouwen lijken ook oververtegenwoordigd (waarschijnlijk omdat zij vaker in zorgfuncties werken en biologisch een iets hogere aanleg voor contactallergieën hebben). Hoe dan ook, de combinatie van een kwetsbare huid en intensief contact met irriterende stoffen en allergenen maakt dat zorgpersoneel bijzonder vatbaar is voor handeczeem.
Ten slotte kan irritatief eczeem de drempel voor allergisch eczeem verlagen: een huid die al geïrriteerd of kapot is, laat makkelijker allergenen binnen, wat kan leiden tot een allergische sensitisatie. Het is dus belangrijk om de handen goed te beschermen en te verzorgen. Niet alleen om irritatie te voorkomen, maar ook om het ontstaan van allergieën tegen te gaan.
Veelvoorkomende allergenen in de zorg
- Rubber (handschoenen): niet zozeer het latex zelf, maar de rubberversnellers (chemische additieven in rubberhandschoenen, zoals thiuramen en carbamaten) zijn een bekende oorzaak van allergisch handeczeem. Bij vermoeden van een “handschoenallergie” wordt daarom getest op deze stoffen, die standaard onderdeel zijn van de routinereeks bij plakproeven. (NB: Latexallergie type I, met acute netelroos of benauwdheid, is een ánder type allergie en valt buiten dit kader.)
-
Conserveermiddelen: desinfectiemiddelen, vloeibare zeep, lotions maar ook schoonmaakproducten bevatten vaak conserveermiddelen om bacteriegroei te remmen. Denk aan methylchloroisothiazolinone/methylisothiazolinone (MCI/MI) of formaldehyde-releasers. Vanwege het brede gebruik ervan op de werkvloer zijn conserveermiddelen een veelvoorkomende aanleiding voor een contactallergie.
-
Parfumstoffen: geurstoffen in handzepen, cosmetica of verzorgingsproducten kunnen allergisch contacteczeem veroorzaken. Een bekend voorbeeld is Lyral (Hydroxyisohexyl 3‑Cyclohexene Carboxaldehyde, HICC), dat lange tijd een veelvoorkomende oorzaak van parfumallergie was. Vanwege het hoge aantal door Lyral veroorzaakte contactallergieën is dit ingrediënt permanent verboden in de EU sinds 23 augustus 2021. Zelfs producten met essentiële oliën of geurstoffen in zogenaamd “verzorgende” handcrèmes (die juist bedoeld zijn om irritatie tegen te gaan) kunnen allergenen bevatten. Ook als Lyral zelf is verwijderd, kunnen andere parfumstoffen zoals linalool en limonene, blijven leiden tot allergie.
-
Geneesmiddelen op de huid: zelfs medicinale zalven kunnen een contactallergie veroorzaken. Antibiotica in wondzalven, zoals neomycine en bacitracine, behoren wereldwijd tot de meest gemelde contactallergenen. In Europese plakproefonderzoeken is bij circa 7–11% van de geteste patiënten een allergie voor neomycine vastgesteld. Bacitracine gaf in sommige Noord-Amerikaanse studies bij meer dan 8% van de patiënten een positieve reactie. Neomycine werd in 2010 door de American Contact Dermatitis Society uitgeroepen tot “Contactallergeen van het Jaar”, vanwege het wijdverspreide gebruik en de frequentie van allergische reacties. Deze allergieën worden zowel bij patiënten als bij zorgverleners gezien, bijvoorbeeld bij verpleegkundigen die veelvuldig wondzalven aanbrengen. Ook corticosteroïdcrèmes, lokaal werkende hormoonzalven die worden ingezet om eczeem te behandelen, kunnen bij een deel van de mensen een allergische reactie veroorzaken. Deze vorm van allergie is zeldzamer, maar kan optreden na herhaald gebruik, vooral bij mensen met chronische huidaandoeningen die langdurig met deze middelen behandeld worden.
-
Acrylaten: in de tandheelkunde en chirurgie wordt gewerkt met acrylaten, kunststoffen die gebruikt worden in onder andere lijmen, prothesematerialen, kunstnagels en botcement. Deze stoffen staan bekend om hun hoge sensibiliserende potentieel: ze kunnen al bij lage concentraties aanleiding geven tot allergisch contacteczeem, met klachten vooral aan de handen, maar ook met mogelijke ademhalingsklachten bij dampblootstelling. Medisch personeel dat werkt met onuitgeharde acrylaten, zoals tandartsen, tandtechnici, chirurgen, gipsverbandmeesters en OK-personeel – loopt daarbij een verhoogd risico. Een belangrijk aandachtspunt is dat sommige mensen voorafgaand aan hun werkallergie al gesensibiliseerd zijn via andere bronnen, zoals het laten aanbrengen van kunstnagels of gellak. In deze nagelproducten zitten vaak dezelfde methacrylaten of dimethacrylaten als in medische acrylaten. Dit kan leiden tot een kruisreactie, waarbij iemand die allergisch is geworden door gellak ook eczeemklachten krijgt bij beroepsmatige blootstelling aan medische kunststoffen, en andersom. Bij verdenking op een acrylatenallergie wordt getest met een specifieke acrylatenreeks binnen de plakproeven. Deze bevat veelvoorkomende componenten zoals 2-hydroxyethylmethacrylaat (HEMA) en methylmethacrylaat (MMA), die zowel in medische als cosmetische toepassingen voorkomen.
-
Overige: er zijn natuurlijk nog veel meer mogelijke allergenen. Chloorhexidine (ontsmettingsmiddel) kan bijvoorbeeld allergie veroorzaken. Ook metalen (nikkel in medische apparatuur), oplosmiddelen, lijmen in pleisters, enzovoort kunnen een rol spelen. Het palet aan contactallergenen evolueert voortdurend, dus zorgprofessionals en arbeidsdermatologen moeten alert blijven op nieuwe verdachte stoffen.
Symptomen en herkenning
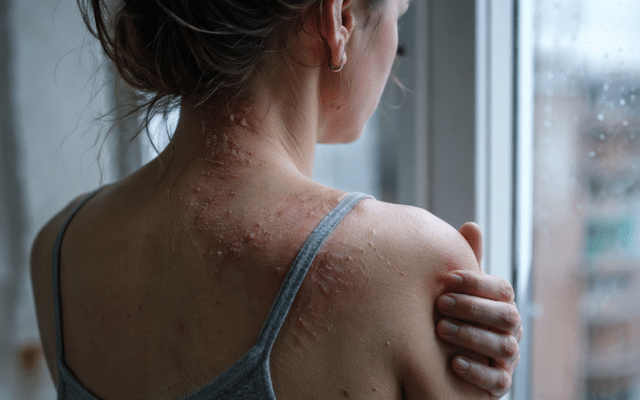
Allergisch contacteczeem ziet er in eerste instantie vaak uit als “gewoon” eczeem: roodheid, jeuk, droogte, schilfers en soms blaasjes of pijnlijke kloofjes. Bij zorgverleners zijn handen het meest getroffen. De huid van de handpalmen en vingerranden kan ruw en gebarsten worden, terwijl de handruggen rode jeukende plekken vertonen. Ook onderarmen of polsen kunnen meedoen (bijvoorbeeld waar handschoenranden schuren of waar besmette handschoenen aangeraakt worden). Daarnaast wordt gelaats-eczeem gezien, bijvoorbeeld rond de ogen of op de wangen. Tijdens de COVID-19-pandemie kreeg een groot aantal zorgmedewerkers last van huidproblemen in het gezicht door mondkapjes. Gelukkig bleek in een Zweedse studie dat echte contactallergie voor de maskers zelden voorkwam; de meeste reacties waren irritatief (eczeem door wrijving/vocht) of acne-gerelateerd. Wel werden in enkele maskers sporen van allergene stoffen (zoals colofonium) gevonden, wat aangeeft dat allergie mogelijk is.
Een belangrijk kenmerk van allergisch eczeem is dat het pas 1–2 dagen ná contact met het allergeen opvlamt (het is een vertraagde allergische reactie, type IV). Dit in tegenstelling tot irritatie, dat vaak direct of binnen enkele uren klachten geeft. Allergisch contacteczeem kan bovendien uitslaan buiten de directe contactplek. Zo kan iemand allergisch voor een handschoenallergene stof ook eczeemplekjes op de oogleden krijgen (door onbedoeld wrijven) of op de hals (via contaminatie bij het uittrekken van beschermingsmiddelen). Een allergisch eczeem blijft aanhouden of verergert zolang men met de schuldige stof blijft werken. Vaak zie je verbetering in weekenden of vakanties en een terugval zodra het werk hervat wordt. Herken je dit patroon, dan is de kans groot dat er een beroepsallergeen in het spel is.
🔍 Checklist: Allergisch of irritatief contacteczeem?
| Kenmerk | Allergisch contacteczeem | Irritatief contacteczeem |
|---|---|---|
| Oorzaak | Allergische reactie op een specifieke stof | Directe beschadiging door irriterende stof |
| Aard van reactie | Immuunreactie (type IV) | Niet-allergische ontstekingsreactie |
| Moment van klachten | 1–3 dagen na contact | Binnen enkele minuten tot uren na contact |
| Locatie | Ook buiten directe contactplek | Precies waar contact was |
| Patroon | Houdt aan / keert terug bij herhaald contact met allergeen | Wordt erger bij overbelasting |
| Herstel in vrije tijd | Klachten nemen vaak af in het weekend/vakantie | Klachten verminderen bij goede huidzorg |
| Diagnose | Plakproeven (epicutaan testen) nodig | Diagnose op basis van anamnese/observatie |
| Behandeling | Vermijden van het allergeen | Huid beschermen, contact met irriterende stoffen beperken |
| Voorbeelden | Allergie voor rubber, parfum, conserveermiddel, antibiotica | Eczeem door zeep, water, handschoenen, wrijving |
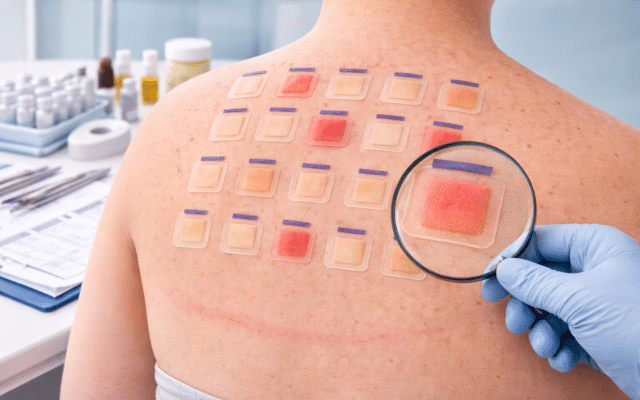
Diagnostiek: plakproeven (patch tests)
Omdat de huiduitslag op zichzelf niet onthult wáár je precies allergisch voor bent, is allergologisch onderzoek nodig. De gouden standaard is de epicutane plakproef, oftewel patch testing. Hierbij worden er verschillende teststofjes op de rug van de patiënt geplakt met speciale pleisters. Na 48 uur worden de pleisters verwijderd en wordt gekeken of de huid eronder eczeemreacties vertoont. Omdat allergisch contacteczeem vertraagd is, volgt er nog een tweede aflezing na 72 uur en soms 96 uur om late reacties op te sporen. Met zo’n plakproevenserie kan men vaststellen voor welke stof(fen) iemand allergisch is. Voor zorgmedewerkers worden vaak extra testreeksen gebruikt gericht op beroepsallergenen.
De plakproeven worden beoordeeld door de allergoloog of dermatoloog. Komen er één of meerdere positieve reacties (roodheid met oedeem/bultjes/blaren op de testplek) overeen met stoffen waarmee jij op het werk in contact komt, dan is de diagnose allergisch contacteczeem rond. Eindelijk weet je welke stof de boosdoener is en dat is cruciaal om gericht maatregelen te nemen!
Aanpak en preventie
Zodra duidelijk is voor welke stof je allergisch bent, is de belangrijkste stap: vermijden van verdere blootstelling. In de praktijk betekent dit vaak dat je alternatieven moet zoeken voor dat product of materiaal.
Naast het strikt mijden van de allergenen, blijft huidverzorging essentieel. Een intacte huidbarrière is je beste bescherming tegen zowel irritatie als nieuwe allergieën. Gebruik een goede ongeparfumeerde handcrème meerdere malen per dag (bij voorkeur iedere pauze en na het werk). Probeer overmatig en onnodig handen wassen te beperken. Let op je techniek: lauw water, pH-neutrale zeep, goed afspoelen en zachtjes drogen (deppen, niet hard wrijven).
Bedrijfsbeleid: Heb je het vermoeden dat je een contactallergie hebt opgelopen? Meld dit altijd bij de bedrijfsarts of arbo-afdeling. Vroege herkenning en interventie kan verergering voorkomen. Een bedrijfsarts kan helpen om een verwijzing naar een allergoloog/dermatoloog te regelen voor plakproeven. Bovendien kan hij/zij met jouw werkgever meedenken over aanpassingen op de werkplek. In sommige gevallen wordt allergisch contacteczeem door werkblootstelling erkend als beroepsziekte. Het belangrijkste is echter om verdere schade te voorkomen: met de juiste maatregelen kun je meestal blijven werken in de zorg zonder telkens eczeem op te lopen. Dat vereist misschien wat aanpassingen, maar het welzijn van je huid is het waard!
✅ Stappenplan bij eczeemklachten op het werk (voor zorgverleners)
1 Observeer je klachten goed
- Wanneer begonnen?
- Waar op je lichaam?
- Zijn er verbanden met werktaken of bepaalde producten?
2 Let op het patroon van klachten
- Verergeren de klachten tijdens werk?
- Verbeteren ze in het weekend of tijdens vakantie?
→ Dat kan wijzen op een beroepsgerelateerde oorzaak.
3 Verminder huidbelasting
- Gebruik milde, ongeparfumeerde handzeep.
- Smeer meerdere keren per dag met een neutrale vette crème.
- Draag katoenen onderhandschoenen onder wegwerphandschoenen.
- Voorkom onnodig handwassen; gebruik alcoholgel indien mogelijk.
4 Houd bij waarmee je in contact komt
- Noteer welke zepen, lotions, handschoenen, desinfectantia en medicatie je gebruikt.
- Denk ook aan niet-werkgerelateerde producten zoals nagellak, verzorging, sieraden.
5 Meld je klachten bij de bedrijfsarts
- De bedrijfsarts kan meedenken over werkaanpassingen en verwijzen naar een dermatoloog of allergoloog.
6 Laat plakproeven doen bij een huidarts of allergoloog
- Hiermee kan getest worden op contactallergieën, zoals rubber, conserveermiddelen, parfum, antibiotica, acrylaten.
7 Pas je werkmaterialen aan indien nodig
- Gebruik alternatieve handschoenen, parfumvrije producten of beschermingsmaatregelen op basis van de testresultaten.
Literaturlijst
- Geier, J., Lessmann, H., Becker, D., Uter, W., & Schnuch, A. (2012). Patch test results in the German Contact Dermatitis Research Group (DKG) 2007–2008. Journal der Deutschen Dermatologischen Gesellschaft, 10(10), 743–752. https://doi.org/10.1111/j.1610-0387.2012.07934.x
- Warshaw, E. M., Ahmed, R. L., Belsito, D. V., et al. (2009). Contact dermatitis of the hands: cross-sectional analyses of North American Contact Dermatitis Group Data, 1994–2004. Journal of the American Academy of Dermatology, 60(6), 1067–1079. https://doi.org/10.1016/j.jaad.2008.11.904
- Jacob, S. E., Herro, E. M., & Friedler, L. (2011). 2010 Allergen of the Year: Neomycin. Dermatitis, 22(1), 3–6. https://doi.org/10.2310/6620.2010.09052
- Goossens, A. (2001). Corticosteroids in contact allergy. Allergy, 56(4), 324–340. https://doi.org/10.1034/j.1398-9995.2001.056004324.x
- Hindsen, M., Bruze, M., & Svedman, C. (2021). Methacrylate allergy: Patch testing and cross-reactivity. Dermatitis, 32(2), 115–121. https://doi.org/10.1097/DER.0000000000000642
- Huang, C., Greig, D., & Cheng, H. (2021). Allergic contact dermatitis in healthcare workers. Occupational Medicine, 71(6–7), 294–297. https://doi.org/10.1093/occmed/kqab118
- Japundžić, I. (2022). Skin Features Important for the Occurrence of Contact Dermatitis in Healthcare Workers. Acta Clinica Croatica. https://doi.org/10.20471/acc.2022.61.04.16
- Karagounis, T. K., & Cohen, D. E. (2023). Occupational hand dermatitis. Current Allergy And Asthma Reports. https://doi.org/10.1007/s11882-023-01070-5
- Kyritsi, A., Tagka, A., Stratigos, A., & Karalis, V. (2024). Preservative contact allergy in occupational dermatitis: a machine learning analysis. Archives Of Dermatological Research, 316(7). https://doi.org/10.1007/s00403-024-03101-1