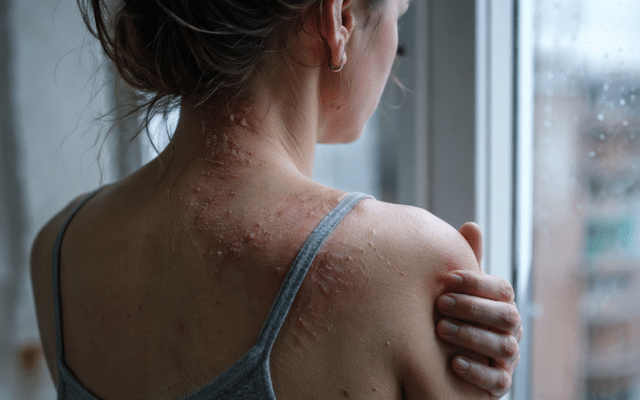
Je smeert precies zoals afgesproken en tóch blijft je huid rood, blijft het jeuken of is het eczeem binnen no-time weer terug. Dat kan enorm frustrerend zijn. Belangrijk om te weten: dit betekent niet automatisch dat je “verkeerd smeert” of dat corticosteroïden “slecht” zijn. Integendeel juist: bij veel vormen van eczeem zijn corticosteroïdcrèmes juist een effectieve en veilige behandeling, zeker als je ze op de juiste manier gebruikt.
Als het ondanks correct gebruik niet beter wordt (of zelfs slechter), is dat vaak een teken dat er méér meespeelt. Soms is de huid simpelweg geïrriteerd geraakt door het product (bijvoorbeeld door de zalfbasis of conserveermiddelen). Soms klopt de diagnose niet helemaal, of is er iets dat het beeld maskeert, denk aan een schimmelinfectie die onder een corticosteroïd minder “typisch” lijkt en daardoor juist kan doorzetten. En soms zit de oorzaak in een extra contactallergie voor het behandelmiddel zelf: de werkzame stof óf een ingrediënt uit de basis.
Daar zit een bekende valkuil: als de overgevoeligheid juist door een corticosteroïdcrème, indifferente zalf of een bestanddeel daarin komt, kan het klassieke allergiebeeld opvallend mild zijn, omdat het middel tegelijkertijd ontsteking remt. Het meest duidelijke signaal is dan vaak niet een plots heftige reactie, maar iets veel subtielers: je doet alles goed… en toch knapt het eczeem niet op.
Wat bedoelen we met “allergisch voor je behandeling”?
Met “allergisch voor je behandeling” bedoelen we meestal: allergisch contacteczeem door iets dat je op de huid smeert. Dat is vaak een vertraagde overgevoeligheidsreactie (type IV). Je huid reageert dan niet meteen na het smeren, maar pas na uren tot dagen.
Bij smeerbare medicijnen kan die reactie door twee dingen komen:
- De werkzame stof (bijvoorbeeld een medicinale stof zoals een corticosteroïd).
- De basis/‘drager’ van de crème of zalf: de ingrediënten die ervoor zorgen dat het smeerbaar is en goed blijft.
Want een zalf of crème is bijna nooit “één stof”. Het is een mix van een actieve stof én allerlei hulpstoffen, zoals:
- conserveermiddelen (om het product houdbaar te maken), bijvoorbeeld parabenen (methyl-/propylparaben), chlorocresol, benzyl alcohol, sorbinezuur/potassium sorbate;
- humectant/oplosmiddel (houdt vocht vast/maakt stoffen oplosbaar), heel vaak propyleenglycol (PG) (kan óók prikken/irriteren);
- verzachtende/vettende basisstoffen, zoals lanoline/wolvet (wool alcohols) en vetalcoholen (cetyl alcohol, stearyl alcohol, cetearyl alcohol);
- emulgatoren/solubilisers (houden olie en water gemengd), zoals sorbitan sesquioleate, polysorbates en PEG’s/cetomacrogol (macrogol).
Wanneer moet je hieraan denken?
Denk aan een contactallergie voor je behandeling als je klachten blijven aanhouden terwijl je het middel precies gebruikt zoals afgesproken.
Signalen die erbij kunnen passen
- Aanhoudende of terugkerende ontsteking: het blijft sluimeren of het knapt even op en komt snel terug.
- Nieuwe plekken of “uitwaaieren” terwijl je juist aan het behandelen bent.
- Verergering ondanks correct gebruik (dus niet: af en toe smeren, maar echt volgens schema).
Waarom juist op bepaalde plekken?
De kans dat je huid gevoelig wordt (sensibilisatie) is groter als je smeert op plekken waar stoffen makkelijker “doordringen”, zoals:
- in plooien,
- onder occlusie (afdekken, pleisters, strak verband, luiers/incontinentiemateriaal),
- of op huid met barrièreschade (bijvoorbeeld eczeemhuid).
Daar spelen vaak warmte, vocht, wrijving en een dunnere/doorlaatbaardere huid mee. Daarom zijn oogleden/omgeving ogen, oren en anogenitaal bekende valkuil-plekken: precies daar kan een contactallergie zich nét wat sneller ontwikkelen of opvallender blijven hangen.
3 belangrijke groepen om aan te denken
1) Allergie voor corticosteroïden (hormoonzalven)
Hoe vaak komt het voor?
Dat hangt af van wíe je test (alle patiënten vs. “moeilijke eczeem-casuïstiek”) en welke markers je gebruikt. In een grote Deense patchtestpopulatie (2006–2020; n=6823) was 2,7% positief op corticosteroïd-markers (o.a. budesonide, tixocortol-21-pivalaat, hydrocortison-17-butyraat).
In de Europese EBS/ESSCA-data (2019/2020) waren de standaard screeners juist laag: budesonide 0,49% (0,01% pet.) en tixocortol pivalate 0,34–0,59% (afhankelijk van concentratie).
Waarom wordt het gemist? (de “masker-valkuil”)
Corticosteroïden remmen ontsteking. Daardoor kan een allergische reactie erop juist niet fors zijn: mild, atypisch, “sluimerend” of steeds terugkerend ondanks trouw smeren.
2) Topische antibiotica (vaak in combinatiecrèmes):
Neomycine
Neomycine is een van de bekendste medicatie-allergenen en zit/zat in veel lokale antibioticapreparaten. Het boek Contact Dermatitis beschrijft heel concreet dat neomycine vaak gecombineerd wordt met een corticosteroïd (ook in oog- en oorpreparaten) en dat die combinatie de allergie kan maskeren.
In de Europese EBS/ESSCA-data 2019/2020 was neomycine-positiviteit 0,83%.
Bacitracine
Het boek Contact Dermatitis noemt bacitracine als middel dat zowel contactallergie kan geven als contacturticaria (snellere, netelroos-achtige reactie).
(Praktisch: vooral relevant bij wond-/ulcusgebieden, waar dit soort middelen vaker langdurig gebruikt worden.)
3) Niet de werkzame stof, maar de “basis” van de zalf
In bijna elke zalf of crème zitten hulpstoffen, bijvoorbeeld propyleenglycol (PG) om de huid vochtig te houden of wolvet/lanoline om de zalf lekker vet te maken. Die zitten zowel in hormoonzalven als in neutrale basiszalven die je naast je hormoonzalf smeert. Op een gezonde huid gaat dat meestal goed, maar bij een eczeemhuid is de barrière al lek: stoffen dringen dieper door, het afweersysteem staat “aan”, en dan kan een hulpstof zelf de rol van allergeen gaan spelen. Uit grote patchtest-onderzoeken bij eczeempatiënten weten we dat contactallergie voor lanoline/wolvet bij ongeveer 2–3% van de geteste eczeempatiënten voorkomt, met in sommige gespecialiseerde groepen cijfers tot rond de 6%. Voor propyleenglycol is allergie wat zeldzamer, grofweg tussen 0,5 en 3,5% van de patiënten die vanwege vermoede contactallergie worden getest, maar juist bij mensen met atopisch eczeem, chronische handeczeem of beeneczeem lijkt het vaker relevant, en PG kan óók puur irriteren of steken zonder echte allergie. In de praktijk betekent dit: je kunt heel trouw neutrale zalf smeren, maar ondertussen elke dag precies die hulpstof binnenkrijgen waar jouw huid niet tegen kan.
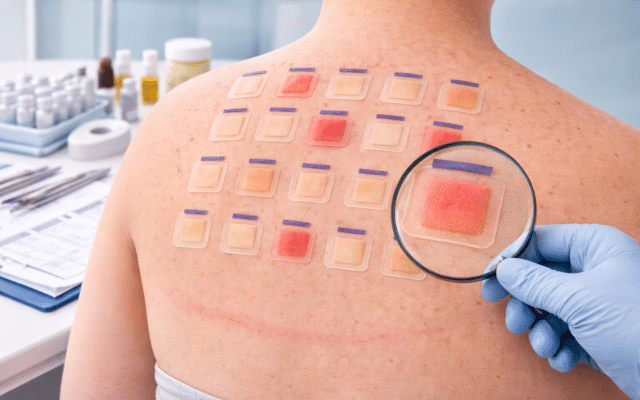
Zo wordt het bewezen: patchtesten (en waarom ‘dag 7’ soms het verschil maakt)
Een plakproef (patchtest) is de standaardmanier om vertraagde contactallergie (type IV) aan te tonen. Op je rug plakken we kleine “kamertjes” met minuscule hoeveelheden stoffen (allergenen) en soms ook met jouw eigen crèmes/zalven. Die blijven meestal 48 uur zitten. Daarna beoordelen we de huidreacties meerdere keren, omdat sommige allergieën pas later op gang komen.
Waarom meerdere aflezingen?
- Dag 3/4: veel reacties zijn dan zichtbaar.
- Dag 7: je vangt “late” reacties die je anders mist; in studies levert een D7-aflezing aantoonbaar extra positieve uitslagen op.
Bij corticosteroïden kunnen vroege beoordelingen misleidend zijn, omdat het middel zelf farmacologische effecten geeft op de huid. Het boek beschrijft typisch blanching (wit worden door vasoconstrictie), reactieve vasodilatatie en “edge effects” (reactie vooral aan de randen), waardoor de interpretatie op dag 3/4 lastiger is en reacties ook later zichtbaar kunnen worden. Daarom hoort bij verdenking op corticosteroïd-allergie een aflezing niet alleen op D3/4 maar óók op D7.
Wat testen wij?
We beginnen altijd met de standaardreeks met veelvoorkomende contactallergenen. Daarnaast testen we een corticosteroïdreeks, zodat we kunnen zien of uw huid op het hormoonmiddel zelf reageert. Ook nemen we een preservative-reeks mee: dat zijn de bewaarstoffen die in veel zalven en crèmes zitten. Omdat een allergie ook kan ontstaan op de zogeheten “neutrale” basis, testen we verder gericht emollientia en basisstoffen én specifieke Fagron-basissen die vaak als indifferente zalf of crème worden voorgeschreven. Door op deze manier tegelijk naar hormoon, bewaarstoffen, verzachtende basis en de standaardreeks te kijken, kunnen we veel beter achterhalen wáár uw huid precies op reageert en vervolgens samen zoeken naar een behandeling die uw eczeem wél ondersteunt in plaats van tegenwerkt.
Samenvatting + call-to-action
- Denk eraan: als eczeem aanhoudt of terugkomt ondanks correct smeren, kan er naast “gewoon eczeem” ook iets extra’s meespelen, zoals irritatie, bijwerkingen, een gemaskeerde infectie of een contactallergie.
- Vraag om een late aflezing: bij verdenking op corticosteroïd-allergie kan een dag-7 aflezing belangrijk zijn, omdat reacties later zichtbaar kunnen worden en vroege aflezingen door farmacologische effecten lastiger te interpreteren zijn.
- Test ook de basis: niet alleen de werkzame stof, maar juist ook hulpstoffen (zoals PG, vetalcoholen/emulgatoren, conserveermiddelen) kunnen klachten geven.
- Alternatieven bestaan: een verdenking op behandel-allergie betekent meestal niet dat je “niets meer mag smeren”. Vaak kun je veilig overstappen naar een ander middel of andere basis, passend bij jouw testuitslag.
Corticosteroïden zijn voor veel mensen met eczeem juist heel effectief en nodig. Maar als je klachten ondanks goed gebruik toch blijven bestaan, is het slim om gericht uit te zoeken waarom. Bespreek dit met je (huis)arts en vraag zo nodig om een verwijzing voor plakproeven (patchtesten). Daarna kunnen we samen kijken welke stoffen je het beste kunt vermijden én welke behandelopties wél goed passen bij jouw huid.
Bronnenlijst (APA 7e editie)
- Aristizabal-Torres, M. A., Bruce, C. J., Caruso, M. A., Wieczorek, M. A., Pacheco-Spann, L. M., Carter, R. E., Bruce, A. J., & Hall, M. R. (2025). Allergic contact dermatitis revisited: A comprehensive review. JAAD Reviews, 4, 92–103. https://doi.org/10.1016/j.jdrv.2025.03.011
- DeKoven, J. G., Warshaw, E. M., Reeder, M. J., Atwater, A. R., Silverberg, J. I., Belsito, D. V., Sasseville, D., Zug, K. A., Taylor, J. S., Pratt, M. D., Maibach, H. I., Fowler, J. F., Jr., Adler, B. L., Houle, M.-C., Mowad, C. M., Botto, N., Yu, J., & Dunnick, C. A. (2023). North American Contact Dermatitis. Group patch test results: 2019–2020. Dermatitis, 34(2), 90–104. https://doi.org/10.1089/derm.2022.29017.jdk
- Johansen, J. D., Frosch, P. J., Lepoittevin, J.-P., Menné, T., & Maibach, H. I. (Eds.). (2011). Contact dermatitis (5th ed.). Springer. https://doi.org/10.1007/978-3-642-03827-3
- Johansen, J. D., Aalto-Korte, K., Agner, T., Andersen, K. E., Bircher, A., Bruze, M., Cannavò, A., Giménez-Arnau, A., Gonçalo, M., Goossens, A., John, S. M., Lidén, C., Lindberg, M., Mahler, V., Matura, M., Rustemeyer, T., Serup, J., Spiewak, R., Thyssen, J. P., … Uter, W. (2015). European Society of Contact Dermatitis guideline for diagnostic patch testing—recommendations on best practice. Contact Dermatitis, 73(4), 195–221. https://doi.org/10.1111/cod.12432
- Knijp, J., Bruynzeel, D. P., & Rustemeyer, T. (2020). Plakproefdiagnostiek bij wolalcoholallergie. Nederlands Tijdschrift voor Dermatologie en Venereologie, 30(2), 50–51. https://nvdv.nl/storage/app/media/plakproefdiagnostiek-bij-wolalcoholallergie-t-rustemeyer-ntvdv-2020-02.pdf
- Nederlandse Vereniging voor Dermatologie en Venereologie. (n.d.). Allergie voor wolalcoholen. Geraadpleegd op 13 februari 2026, van https://nvdv.nl/patienten/dermatologie/zoek-een-huidaandoening/wolalcoholen-allergie-voor
- Nederlandse Vereniging voor Dermatologie en Venereologie. (2019). Dermatocorticosteroïden: Leidraad 2019. https://nvdv.nl/storage/app/media/uploaded-files/dermatocorticosteroiden-2019.pdf
- Svendsen, S. V., Bach, M. E. W., & Mortz, C. G. (2022). Prevalence of contact allergy to corticosteroids in a Danish patient population. Contact Dermatitis, 87(3), 273–279. https://doi.org/10.1111/cod.14135
- Svendsen, S. V., & Mortz, C. G. (2022). The benefit of late patch test readings in corticosteroid allergy. Contact Dermatitis, 87(5), 466–468. https://doi.org/10.1111/cod.14197
- Uter, W., Wilkinson, S. M., Aerts, O., Bauer, A., Borrego, L., Brans, R., Buhl, T., Dickel, H., Dugonik, A., Larese Filon, F., Mercader García, P., Giménez-Arnau, A., Patruno, C., Pesonen, M., Pónyai, G., Rustemeyer, T., Schubert, S., Schuttelaar, M.-L. A., Simon, D., … Gonçalo, M. (2022). Patch test results with the European baseline series, 2019/20—Joint European results of the ESSCA and the EBS working groups of the ESCD, and the GEIDAC. Contact Dermatitis, 87(4), 343–355. https://doi.org/10.1111/cod.14170
- van Amerongen, C. C. A., Ofenloch, R., Dittmar, D., & Schuttelaar, M.-L. A. (2019). New positive patch test reactions on day 7—The additional value of the day 7 patch test reading. Contact Dermatitis, 81(4), 280–287. https://doi.org/10.1111/cod.13322